Перейти к:
Фармакоэпидемиологический анализ влияния частоты назначения гиполипидемической терапии на смертность от болезней системы кровообращения в регионах Российской Федерации
https://doi.org/10.37489/2588-0519-2022-2-45-54
Аннотация
Актуальность. Болезни системы кровообращения (БСК) являются одной из ведущих причин смертности во всём мире, в том числе и в Российской Федерации (РФ). Согласно полученным данным исследования «ЭССЕ-РФ», к наиболее распространённому фактору риска развития БСК относится повышенный уровень холестерина. При этом среди препаратов, снижающих уровень холестерина, статины являются наиболее изученными. Цель исследования — проведение ретроспективного фармакоэпидемиологического исследования по оценке влияния частоты назначения гиполипидемической терапии на показатели общей и сердечно-сосудистой смертности в регионах РФ. Методика. На первом этапе были проанализированы показатели численности населения, сердечно-сосудистой и общей смертности в 2012–2018 гг. для 84 субъектов РФ. Временной период анализа обусловлен сроками внедрения федерального проекта «Борьба с сердечно-сосудистыми заболеваниями». Далее была проанализирована частота назначения гиполипидемической терапии в высоких дозах в 84 регионах РФ в 2014–2018 гг. по данным IMS Health для 2 сегментов рынка (льготный и госпитальный). На основании объёмов продаж в натуральном эквиваленте было рассчитано количество пациентов, получающих высокие дозы статинов (ВСД) (аторвастатин 40 и 80 мг, розувастатин 20 и 40 мг). Результаты. На основании анализа сердечно-сосудистой смертности все 84 региона РФ были разделены на 3 группы: высокой, средней и умеренной смертности. В группе с высокой смертностью потребление ВСД в пересчёте на пациентов составляло в среднем 4,45 пациента на 100 000 населения, в группе со средней смертностью — 19,39 пациента, в группе с умеренной смертностью — 21,51 пациента. Заключение. Результаты проведённого исследования показали, что имеется связь между частотой применения ВСД и смертностью от БСК в регионах РФ. Данные результаты могут говорить об эффективности применения гиполипидемической терапии в условиях реальной практики.
Ключевые слова
Для цитирования:
Крысанов И.С., Крысанова В.С., Ермакова В.Ю. Фармакоэпидемиологический анализ влияния частоты назначения гиполипидемической терапии на смертность от болезней системы кровообращения в регионах Российской Федерации. Качественная клиническая практика. 2022;(2):45-54. https://doi.org/10.37489/2588-0519-2022-2-45-54
For citation:
Krysanov I.S., Krysanova V.S., Ermakova V.Yu. Pharmacoepidemiological analysis of the effect of lipid-lowering therapy on cardiovascular mortality in the regions of the Russian Federation. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2022;(2):45-54. (In Russ.) https://doi.org/10.37489/2588-0519-2022-2-45-54
Введение / Introduction
Болезни системы кровообращения (БСК) являются одной из ведущих причин смертности во всём мире, в том числе и в Российской Федерации (РФ) [1]. По данным Всемирной организации здравоохранения (ВОЗ), в 2019 году в мире было зарегистрировано 55,4 млн случаев смерти, из которых 55 % пришлось на 10 основных причин. Среди основных причин смерти к группе неинфекционных заболеваний относится 7 из 10 причин, на долю которых пришлось 44 % всех смертей. В течение длительного времени лидирующие позиции занимают ишемическая болезнь сердца и инсульт, на долю которых приходится 16 % и 11 % от общего числа смертей соответственно [2].
По прогнозам экспертов, мировое бремя сердечно-сосудистых заболеваний (ССЗ) будет расти и дальше, в большей степени это будет характерно для экономически развитых стран с высоким уровнем дохода в связи с возрастной структурой населения [2–4].
Согласно рекомендациям ВОЗ, одним из показателей для оценки глобального бремени болезней является такой показатель, как количество лет жизни, утраченных в результате преждевременного наступления смерти и инвалидности (DALY, disability-adjusted life year). Данный показатель позволяет оценить не только уровень качества оказываемой медицинской помощи, но и состояние всей системы здравоохранения в стране. Результаты первого исследования глобального бремени болезней были опубликованы ещё в 1993 г. в рамках Отчёта о мировом развитии (World Development Report) [5]. В 2012 г. Россия только вследствие ССЗ потеряла 181 DALY на 1000 человек, включая 107 лет по причине ишемической болезни сердца, в то время как во Франции и Израиле этот показатель составил 12 и 10 лет соответственно, а ожидаемая продолжительность жизни в РФ ниже, чем в странах ЕС, на 8–11 лет [6, 7]. Обновлённые данные за 2016 г. показали, что в России лидирующие позиции в отношении показателя потерянных лет жизни (YLLs, years of life lost) сохранили за собой ССЗ, в том числе ишемическая болезнь сердца и цереброваскулярная болезнь. В целом, на ССЗ в 2016 г. приходилось 562,8 смерти на 100 тыс. населения и 9998,2 DALY на 100 тыс. населения. При этом 48,5 % смертей были связаны с метаболическими факторами риска, отдельно можно отметить роль такого фактора риска, как высокий уровень холестерина — у мужчин он занял 4-е место, у женщин 2-е место [8]. По последним данным проекта, ССЗ в 2019 г. привели к 18,6 млн смертей и потере 393 млн DALY на глобальном уровне. Если говорить про Россию, в частности, то лидирующие позиции в структуре причин смерти остаются прежними, а среди факторов риска для обоих полов всех возрастов высокий уровень холестерина занимает 6-е место [9].
Согласно данным Федеральной службы государственной статистики, смертность от БСК в России в 2020 г. составила 640,8 случая на 100 тыс. населения при уровне заболеваемости 4,3 млн пациентов [10][11]. По ранее проведённым оценкам отечественных исследователей, экономический ущерб от ССЗ в 2016 г. составил 2,7 трлн рублей, что эквивалентно 3,2 % валового внутреннего продукта [12].
Таким образом, в России бремя болезней системы кровообращения и их доля в общей структуре смертности занимает значительную часть, по данным 2020 г., она составила 44 %, при этом на долю новообразований пришлось только 14 % [10]. В сравнении, например, со странами Европейского союза, в структуре общей смертности у них на долю ССЗ приходится 46 % у женщин и 38 % у мужчин, а на долю новообразований 18 % у женщин и 22 % у мужчин [13]. Данная особенность обуславливает высокую актуальность проведения профилактических мер на популяционном и индивидуальном уровне, направленных на устранение или сведение к минимуму факторов риска развития БСК и связанной с ними потери трудоспособности.
В свою очередь, развитие БСК связывают с факторами риска (ФР), среди которых выделяют модифицируемые и немодифицируемые. К немодифицируемым ФР относятся возраст, пол, отягощённая наследственность по ССЗ, к модифицируемым — дислипидемия, повышенное артериальное давление, курение, сахарный диабет 2-го типа и компоненты нездорового образа жизни (ожирение, гиподинамия, питание с избыточным потреблением насыщенных жиров и рафинированных углеводов) [1]. В рамках крупного многоцентрового, наблюдательного исследования «ЭССЕ-РФ» («Эпидемиология сердечно-сосудистых заболеваний и их факторов риска в регионах Российской Федерации») проводилась оценка распространённости основных поведенческих и биологических ФР неинфекционных заболеваний среди взрослого населения РФ в 2012–2013 гг. в зависимости от пола и возраста (рис. 1). Согласно полученным данным, к наиболее распространённому фактору риска развития БСК в РФ относится повышенный уровень холестерина [14]. Так, в продолжении наблюдательного исследования с включением уже 13 ре - гионов РФ распространённость гиперхолестеринемии (уровень общего холестерина ≥5,0 ммоль/л) в среднем составляла 58,4±0,34 % и колебалась от 50,1 % в Кемеровской области до 67,0 % в Приморском крае и 67,6 % в Воронежской области [15].

Рис. 1. Распространённость факторов сердечно-сосудистого риска в РФ [14]
Fig. 1. Prevalence of cardiovascular risk factors in Russia [14]
На примере 20 360 человек без гиполипидемической терапии было показано, что среднее значение общего холестерина составило у мужчин 5,31±1,15 ммоль/л и у женщин — 5,48±1,18 ммоль/л [16]. Оценка распространённости нарушений липидного спектра в популяции согласно классификации из рекомендаций Европейского общества кардиологов и Европейского общества атеросклероза по лечению дислипидемий 2011 г. [17] показала, что только для 45,1 % популяции характерен нормальный уровень общего холестерина (<5,2 ммоль/л), у 31,9 % отмечается «умеренно повышенный» уровень (5,2–6,2 ммоль/л), а для 23,0 % отмечено «выраженное» повышение уровня общего холестерина (>6,2 ммоль/л) [16].
В мировой практике уже было показано, что именно 3 ФР: повышенный уровень холестерина, курение и повышенное артериальное давление — в большей степени ответственны за развитие БСК [15, 16]. Представленная работа демонстрирует, что в отечественной популяции достаточно высока доля пациентов, которым требуется обязательная медикаментозная коррекция нарушений липидного спектра — у 23 % лиц из популяции имеется выраженное повышение уровня общего холестерина >6,2 ммоль/л, у 20,6 % выраженное повышение уровня липопротеинов низкой плотности >4,2 ммоль/л, а у 7,7 % лиц из популяции уровень липопротеинов низкой плотности >4,9 ммоль/л [16].
Согласно отечественным рекомендациям к средствам, влияющим на уровень дислипидемии, относят статины, ингибиторы всасывания холестерина в кишечнике, ингибиторы PCSK9 (пропротеин-конвертаза субтилизин/кексин типа 9), фибраты, препараты, содержащие n-3 — полиненасыщенные жирные кислоты [1]. Среди данной группы препаратов статины являются наиболее изученными, их роль в профилактике ССЗ была показана по результатам многочисленных клинических исследований. Крупнейший метаанализ 26 исследований с участием 170 000 пациентов показал снижение случаев инфаркта миокарда, смерти от ишемической болезни сердца, инсульта на 22 % при снижении уровня липопротеинов низкой плотности на 1,0 ммоль/л [18].
В настоящее время на территории РФ представлены следующие препараты (в порядке убывания величины гиполипидемического эффекта): розувастатин в дозах 5, 10, 15, 20 и 40 мг, аторвастатин — 10, 20, 30, 40 и 80 мг, питавастатин — 1, 2 и 4 мг, симвастатин — 10, 20 и 40 мг, флувастатин — 40 и 80 мг. Максимальное снижение липопротеинов низкой плотности (на 50–55 %) возможно при применении высоких доз розувастатина и аторвастатина [1].
В связи с высокой актуальностью проблемы на уровне государства реализуется национальный проект «Здравоохранение», в рамках которого была поставлена задача — снижение показателей смертности населения трудоспособного возраста до 350 слу чаев на 100 тыс. населения, в том числе смертности от БСК до 450 случаев на 100 тыс. населения [19]. Для реализации поставленной цели был утверждён федеральный проект «Борьба с сердечно-сосудистыми заболеваниями», в рамках которого организована работа по улучшению качества оказания специализированной медицинской помощи, качества диспансерного наблюдения за пациентами, перенесшими ССЗ, а также обеспечение их необходимыми лекарственными препаратами и мониторинг их состояния для предотвращения обострения хронических заболеваний и профилактики развития осложнений. То есть проект направлен за период с 2018 года по 2024 год на снижение смертности от ССЗ на 23,4 %, больничной летальности от острого коронарного синдрома — до 8 % и острого нарушения мозгового кровообращения — до 14 % [20].
В связи с вышеизложенным представляется актуальным оценить уровень охвата населения регионов РФ гиполипидемической терапией и связь с показателями общей и сердечно-сосудистой смертности. Таким образом, целью настоящего исследования стало проведение ретроспективного фармакоэпидемиологического исследования по оценке влияния частоты назначения гиполипидемической терапии на показатели общей и сердечно-сосудистой смертности в регионах РФ.
Задачи исследования:
- поиск и анализ эпидемиологических данных по численности населения регионов РФ, показателей общей и сердечно-сосудистой смертности;
- анализ данных по частоте назначения гиполипидемической терапии в высоких дозах в регионах РФ;
- разработка и построение модели, оценивающей связь между размером закупок гиполипидемических препаратов в регионах РФ и показателями общей и сердечно-сосудистой смертности.
Гипотеза исследования / Research hypothesis
Увеличение числа пациентов, получающих гиполипидемическую терапию в высоких дозах, на уровне регионов РФ приводит к снижению показателей сердечно-сосудистой и общей смертности.
Материалы и методы / Materials and methods
В рамках ретроспективного фармакоэпидемиологического анализа на первом этапе были проанализированы показатели численности населения, сердечно-сосудистой и общей смертности с 2012 по 2018 г. для 84 субъектов РФ по данным Федеральной службы государственной статистики [10, 11]. Временной период анализа обусловлен сроками внедрения на территории РФ федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» [20], так как представляется актуальным оценить реальную практику назначения гиполипидемической терапии до внедрения широкомасштабной государственной программы, на фоне которой отмечается увеличение охвата оказания медицинской помощи пациентам с ССЗ.
Далее были проанализированы данные по частоте назначения гиполипидемической терапии в высоких дозах в 84 регионах РФ с 2014 по 2018 г. на основании данных маркетингового исследования фармацевтического рынка, проведённого IMS Health. Маркетинговые данные по объёмам продаж представлены для 2 секторов рынка: льготного и госпитального сегмента.
Для настоящего исследования были извлечены данные по объёмам продаж (в натуральном эквиваленте) для следующих препаратов:
- аторвастатин 40 и 80 мг;
- розувастатин 20 и 40 мг.
Данные препараты были выбраны, так как для них характерно максимальное снижение липопротеинов низкой плотности (на 50–55 %) [1], что должно в наибольшей степени отражаться на показателях сердечно-сосудистой смертности.
На основании объёмов продаж в натуральном эквиваленте было рассчитано количество пациентов, получающих высокие дозы статинов, для каждого анализируемого региона. При расчёте количества пациентов, получающих терапию, было сделано допущение, что пациент получает в среднем 1 таблетку в день с комплаентностью не выше 70 % [21, 22].
В рамках основного анализа рассматривался период государственных закупок гиполипидемических препаратов в 2017 г., эти данные сопоставлялись с показателями сердечно-сосудистой смертности в регионах РФ в 2018 г. Было принято допущение, что назначенная лекарственная терапия в 2017 году будет оказывать влияние на показатели сердечнососудистой смертности в 2018 г.
Результаты / Results
На первом этапе были проанализированы официальные эпидемиологические данные, для показателей общей и сердечно-сосудистой смертности были выделены 10 регионов с наиболее высокими и низкими показателями.
В отношении показателя общей смертности среди 10 регионов с наиболее высоким уровнем значение показателя варьировало от 17,2 до 15,5 умершего на 1000 населения, среди 11 регионов с наименьшим уровнем — от 9 до 3,1 на 1000 населения в 2018 году (табл. 1). Среди регионов с наименьшим уровнем общей смертности было рассмотрено 11, так как при выделении 10 регионов пограничное значение уровня общей смертности составило 9 умерших на 1000 населения, которое было установлено для 2 регионов — Hенецкого автономного округа и Карачаево-Черкесской Республики. Как показывает анализ, наиболее высокий уровень общей смертности характерен для регионов Центрального федерального округа — 7 из 10 регионов располагаются в данном федеральном округе. При этом наименьший уровень общей смертности характерен для регионов 2 федеральных округов (Северо-Кавказский и Уральский).
Таблица 1
Результаты анализа уровня общей смертности среди 84 регионов РФ в 2018 году
Table 1
Results of the analysis of the overall mortality rate among 84 regions of the Russian Federation in 2018
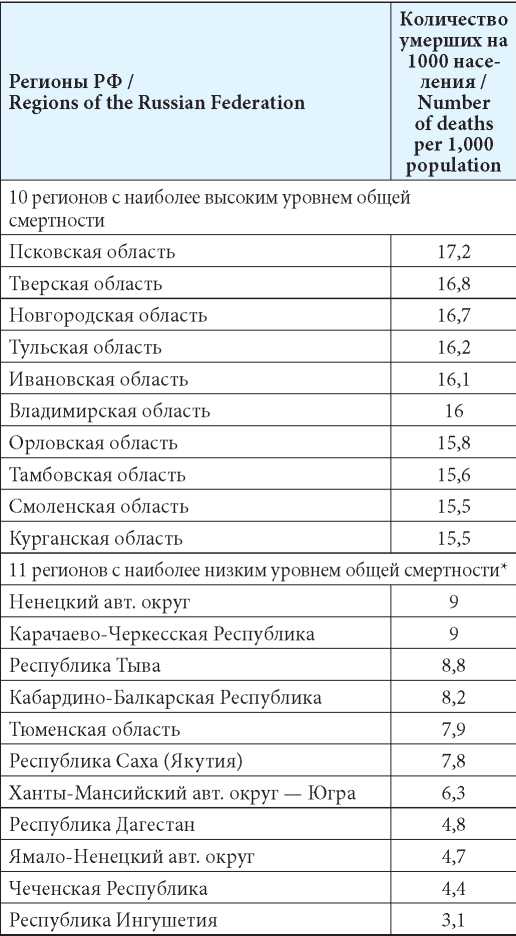
Примечание: * — было выделено 11 регионов, так как пограничное значение уровня общей смертности (9 умерших на 1000 населения) было характерно для 2 регионов РФ — Российская Федерация.
Note: * — 11 regions were identifi ed, since the borderline value of the level of overall mortality (9 deaths per 1 thousand population) was characteristic of 2 regions of the Russian Federation.
В ходе анализа показателя сердечно-сосудистой смертности все 84 региона РФ были разделены на 3 группы (рис. 2):
- высокая смертность от БСК — более 800 смертей на 100 тыс. населения в год;
- средняя смертность от БСК — 800–600 смертей на 100 тыс. населения в год;
- умеренная смертность от БСК — менее 600 смертей на 100 тыс. населения в год.
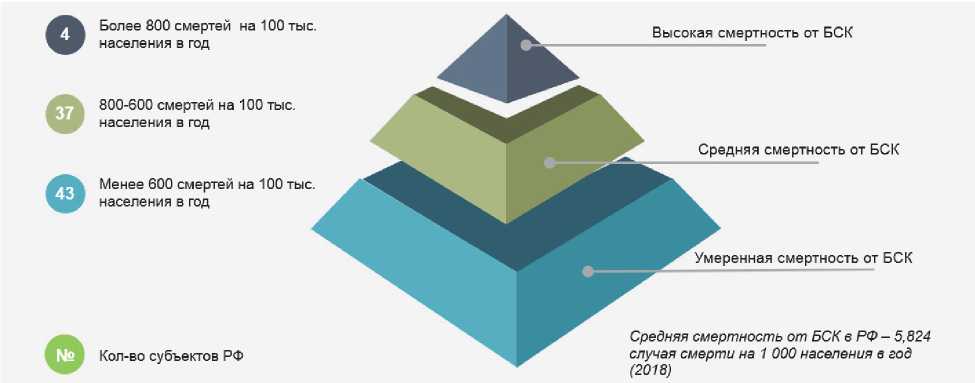
Рис. 2. Распределение показателей смертности от БСК в 84 субъектах РФ
Fig. 2. Distribution of mortality rates from cardio-vascular diseases in 84 regions of the Russian Federation
Примечания: БСК — болезни системы кровообращения; РФ — Российская Федерация.
Notes: БСК — CVD — cardiovascular diseases; РФ — RF — Russian Federation.
В первую группу вошли 4 региона, во вторую — 37, в третью — 43 (табл. 2). Если сопоставлять с показателями общей смертности, то регионы, занимающие 1-е и 3-е места, сохранили своё положение (Псковская и Новгородская области). В отношении других регионов с высоким уровнем сердечно-сосудистой смертности все регионы (Орловская и Владимирская области) входили в топ-10 регионов с высокими показателями общей смертности, но при этом могли занимать другие места в рейтинге регионов с самыми высокими показателями общей смертности, так Орловская область, занимая 2-е место среди регионов с высокой сердечно-сосудистой смертностью, оказалась на 7-м месте по показателю общей смертности, а Владимирская область (4-е место среди регионов с высокой сердечно-сосудистой смертностью) заняла 6-е место по уровню общей смертности.
Таблица 2
Классификация регионов РФ в зависимости от уровня показателя сердечно-сосудистой смертности
Table 2
Classification of regions of the Russian Federation depending on the level of cardiovascular mortality
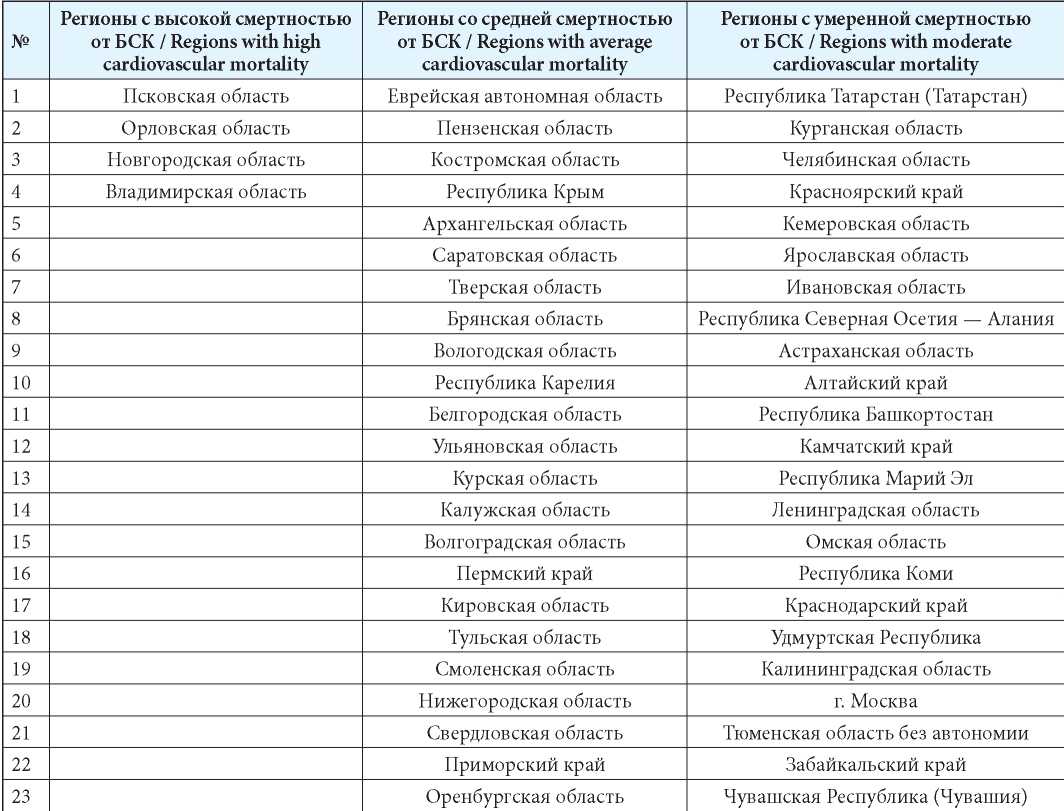
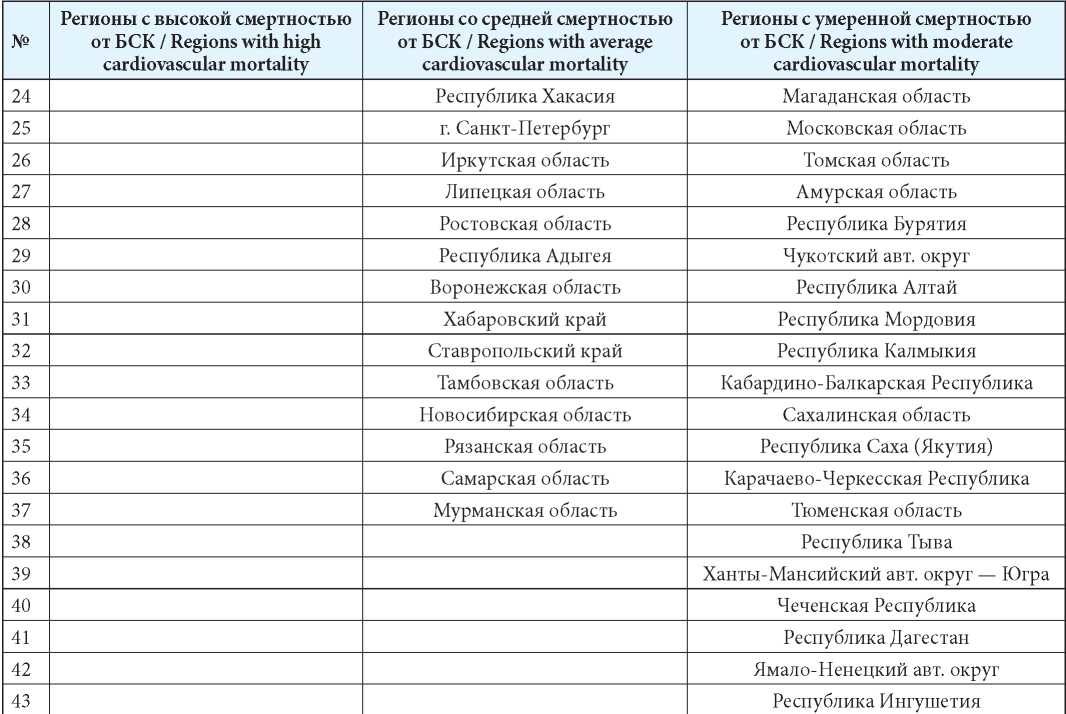
Примечание: БСК — болезни системы кровообращения.
Note: БСК — CVD — cardiovascular diseases.
Далее с учётом распределения всех регионов на 3 группы в зависимости от уровня сердечно-сосудистой смертности было рассчитано отношение количества пациентов, получающих высокие дозы статинов, к общему населению региона на 100 тыс. населения. Таким образом, анализ потребления статинов в высоких дозах в регионах показал, что в группах с умеренной и средней сердечно-сосудистой смертностью потребление статинов было значительно выше, чем в группе с высокой смертностью (рис. 3).
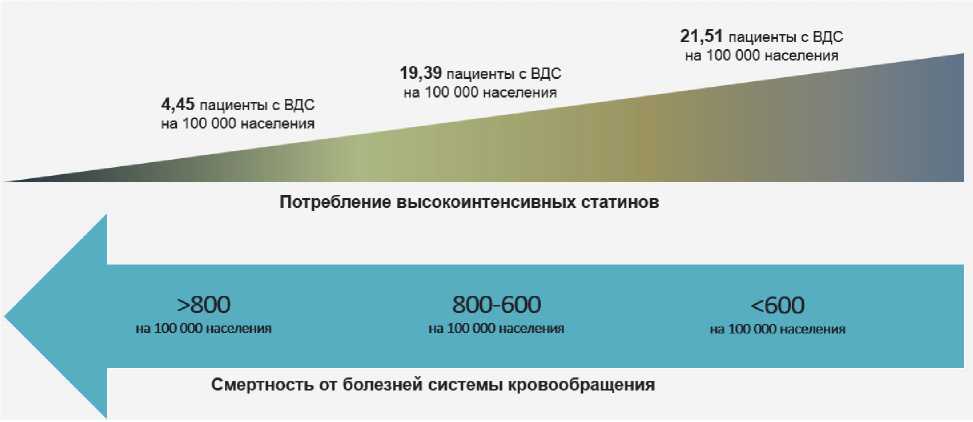
Рис 3. Связь между потреблением высоких доз статинов и сердечно-сосудистой смертностью
Fig. 3. Association between high-dose statin use and cardiovascular mortality
Примечание: ВДС — высокие дозы статинов.
Note: ВДС — HDS — high doses of statins.
Как видно из рисунка 3, в группе с высокой сердечно-сосудистой смертностью потребление высоких доз статинов в пересчёте на пациентов составляло в среднем 4,45 пациента на 100 000 населения, в группе со средней смертностью — 19,39 пациента и в группе с умеренной смертностью — 21,51 пациента. При этом необходимо отметить, что прирост в потреблении статинов между группами высокой и средней смертности составляет +335 %, между группами высокой и умеренной смертности — +383 %. Можно отметить, что увеличение для групп средней и умеренной смертности уже незначительно при сравнении показателей между собой. Т. е. достигнув уровня приблизительно в 20 пациентов, получающих высокие дозы статинов за счёт средств бюджета различных уровней, этот показатель практически перестаёт оказывать дальнейшее влияние на уровень смертности от БСК.
Подтверждение данной гипотезы можно рассмотреть на примере нескольких регионов из различных групп сердечно-сосудистой смертности. Так, на примере Кемеровской области, которая относится к регионам с умеренной смертностью от БСК, продемонстрировано, что среднее потребление высоких доз статинов в регионе находится на уровне 50 пациентов на 100 000 населения, что в 2 раза выше среднего значения по группе, при этом уровень сердечно-сосудистой смертности в регионе составляет 582,2 случая на 100 000. В другом регионе, который относится к группе со средним уровнем сердечно-сосудистой смертности, в Курской области, среднее потребление статинов в высоких дозах находится на уровне 26 пациентов на 100 000 населения, при этом уровень смертности в регионе находится на уровне 705,0 случая на 100 000. В регионе с высоким уровнем сердечно-сосудистой смертности — Псковская область — среднее потребление высоких доз статинов составило всего 10 пациентов на 100 000 населения, при этом уровень смертности от болезней системы кровообращения составляет 1084,5 случая на 100 000, что является самым высоким показателем среди всех регионов России.
Обсуждение / Discussion
В настоящее время роль гиполипидемической терапии не вызывает сомнения, так как высокий уровень холестерина является одним из ключевых факторов риска развития ССЗ. В ряде стран уже длительное время проводятся популяционные исследования по оценке уровня холестерина. Например, в продолжительном исследовании National Health and Nutrition Examination Surveys в США на протяжении 20 лет проводится оценка показателей липидного спектра в популяции [23, 24]. Если сопоставлять данные исследования «ЭССЕ-РФ», то популяционные уровни показателей липидного спектра в целом соответствуют таковым среди белого населения США по состоянию на 1988–1994 гг. [16]. Если проследить дальнейшие изменения липидного спектра во времени, то за период c 1988 по 2010 г. у населения США отмечается достоверное снижение уровней общего холестерина, липопротеинов низкой плотности и триглицеридов [23], что можно сопоставить с частотой назначения гиполипидемической терапии, которая в 1988–1994 гг. составляла 3,81 % и 3,4 % соответственно, а уже в 2007–2010 гг. в белой популяции США составляла до 15,9 % [23].
В отечественной практике тоже наблюдаются положительные тенденции в увеличении частоты назначения гиполипидемической терапии. Так, на примере крупного амбулаторного учреждения г. Москвы за период 2011 г. и 2018 г. проводился анализ изменений в структуре и интенсивности гиполипидемической фармакотерапии у пациентов со стабильной ишемической болезнью сердца [25]. Результаты показали, что за анализируемый период увеличилась частота применения гиполипидемических препаратов с 48,5 % до 86,4 % (p>0,05) у пациентов со стабильной формой ишемической болезни сердца на уровне первичного амбулаторного звена. Анализ структуры назначаемых статинов показал, что наиболее частым препаратом оставался аторвастатин, при этом следует отметить значительное снижение частоты назначения симвастатина и при этом столь же существенное увеличение розувастатина. Если говорить о режимах дозирования, то наблюдается тенденция к увеличению частоты использования более высоких доз статинов, к 2018 г. достоверно выросла доля пациентов, находящихся на терапии высокой интенсивности (+41,8 %) [25].
Настоящее исследование имеет ряд ограничений, связанных с имеющимися в открытом доступе данными. При этом анализ является попыткой выявить связь приёма статинов в высоких дозах и показателей сердечно-сосудистой смертности в условиях реальной клинической практики на примере 84 регионов РФ. Представленные результаты являются первым этапом исследования, так как в дальнейшем представляется актуальным оценить различные параметры назначения гиполипидемической терапии в условиях отечественной популяции: увеличить период анализа с учётом сроков реализации федерального проекта «Борьба с сердечно-сосудистыми заболеваниями», рассмотреть дополнительно розничный сегмент фармацевтического рынка гиполипидемических препаратов.
Заключение / Conclusion
Результаты проведённого исследования показали, что имеется связь между частотой применения статинов в высоких дозах и смертностью от БСКв регионах РФ. Данные результаты могут говорить об эффективности применения гиполипидемической терапии в условиях реальной практики. Однако следует отметить, что в настоящее время частота назначения лекарственной терапии недостаточна для достижения целевых значений показателей общей и сердечно-сосудистой смертности, поэтому следует эффективно контролировать другие модифицируемые факторы риска, улучшать диспансерное наблюдение за пациентами кардиологического профиля, а также тщательно подходить к назначению лекарственной терапии, направленной на снижение уровня холестерина.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
ADDITIONAL INFORMATION
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is no conflict of interest.
Участие авторов. Крысанов И. С. — разработка модели исследования, анализ и интерпретация результатов, редактирование и финальное утверждение рукописи; Крысанова В. С. — обзор литературы по теме, анализ и интерпретация результатов, написание текста; Ермакова В. Ю. — обзор литературы по теме, сбор и обработка материала.
Participation of authors. Krysanov IS — development of a research model, analysis and interpretation of the results, editing and final approval of the manuscript; Krysanova VS — literature review, analysis and interpretation of the results, writing the manuscript; Ermakova VYu — literature review, collection and processing of materials.
Список литературы
1. Кухарчук В. В., Ежов М. В., Сергиенко И. В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. Атеросклероз и Дислипидемии. 2020;1(38):7–40. doi: 10.34687/2219-8202.JAD.2020.01.0002
2. who.int [Internet]. World Health Organization. Fact sheets. The top 10 causes of death [updated 2020 Dec 9; cited 2022 May 25]. Available from: https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death.
3. Сайгитов Р. Т., Чулок А. А. Сердечно-сосудистые заболевания в контексте социально-экономических приоритетов долгосрочного развития России. Вестник РАМН. 2015;70(3):286–99. doi: 10.15690/vramn.v70i3.1324
4. Tsao CW, Aday AW, Almarzooq ZI, et al. Heart Disease and Stroke Statistics-2022 Update: A Report From the American Heart Association. Circulation. 2022;145(8):e153–e639. doi:10.1161/CIR.0000000000001052
5. Homedes N. The disability-adjusted life year (DALY) definition, measurement and potential use. World Bank Group; 1996 [cited 2022 May 24]. Available from: https://policycommons.net/artifacts/1465413/the-disability-adjusted-life-year-daly-definition-measurement-and-potential-use/2112107/.CID:20.500.12592/7443tg.
6. Бойцов С. А., Чучалин А. Г., Арутюнов Г. П. и др. Профилактика хронических неинфекционных заболеваний: Рекомендации. – М.: Профмедфорум, 2013.
7. Townsend N, Wilson L, Bhatnagar P, Wickramasinghe K, Rayner M, Nichols M. Cardiovascular disease in Europe: epidemiological update 2016 [published correction appears in Eur Heart J. 2019 Jan 7;40(2):189]. Eur Heart J. 2016;37(42):3232–45. doi: 10.1093/eurheartj/ehw334
8. GBD 2016 Russia Collaborators. The burden of disease in Russia from 1980 to 2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2018;392(10153):1138–46. doi: 10.1016/S0140-6736(18)31485-5
9. GBD 2019 Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990–2019: a systematic analysis for the Global Burden of Disease Study 2019 [published correction appears in Lancet. 2020 Nov 14;396(10262):1562]. Lancet. 2020;396(10258):1204–22. doi: 10.1016/S0140-6736(20)30925-9
10. Федеральная служба государственной статистики [интернет]. Естественное движение населения Российской Федерации [доступ от 24.05.2022]. Доступ по: https://rosstat.gov.ru/folder/11110/document/13269.
11. Федеральная служба государственной статистики [интернет]. Здравоохранение [доступ от 24.05.2022]. Доступ по: https://rosstat.gov.ru/folder/13721.
12. Концевая А. В., Драпкина О. М., Баланова Ю. А. и др. Экономический ущерб от сердечно-сосудистых заболеваний в Российской Федерации в 2016 году. Рациональная Фармакотерапия в Кардиологии. 2018;14(2):156–66. doi: 10.20996/1819-6446-2018-14-2-156-166
13. Timmis A, Vardas P, Townsend N, et al. European Society of Cardiology: cardiovascular disease statistics 2021 [published correction appears in Eur Heart J. 2022 Feb 04]. Eur Heart J. 2022;43(8):716–99. doi: 10.1093/eurheartj/ehab892
14. Муромцева Г. А., Концевая А. В., Константинов В. В. и др. Распространённость факторов риска неинфекционных заболеваний в российской популяции в 2012–2013 гг. Результаты исследования ЭССЕ-РФ. Кардиоваскулярная терапия и профилактика. 2014;13(6):4–11. doi: 10.15829/1728-8800-2014-6-4-11
15. Метельская В. А., Шальнова С. А., Деев А. Д. и др. Анализ распространённости показателей, характеризующих атерогенность спектра липопротеинов, у жителей Российской Федерации (по данным исследования ЭССЕ-РФ). Профилактическая медицина. 2016;19(1):15–23. doi: 10.17116/profmed201619115-23
16. Мешков А. Н., Ершова А. И., Деев А. И. и др. Распределение показателей липидного спектра у мужчин и женщин трудоспособного возраста в Российской Федерации: результаты исследования ЭССЕ-РФ за 2012– 2014 гг. Кардиоваскулярная терапия и профилактика. 2017;16(4):62–7. doi: 10.15829/1728-8800-2017-4-62-67
17. European Association for Cardiovascular Prevention & Rehabilitation, Reiner Z, Catapano AL, et al. ESC/EAS Guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J. 2011;32(14):1769–818. doi: 10.1093/eurheartj/ehr158
18. Cholesterol Treatment Trialists’ (CTT) Collaboration, Baigent C, Blackwell L, et al. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised trials. Lancet. 2010;376(9753):1670–81. doi: 10.1016/S0140-6736(10)61350-5
19. minzdrav.gov.ru [интернет]. Министерство здравоохранения Российской Федерации. Национальные проекты «Здравоохранение» и «Демография» [доступ от 24.05.2022]. Доступ по: https://minzdrav.gov.ru/poleznye-resursy/natsproektzdravoohranenie.
20. minzdrav.gov.ru [интернет]. Министерство здравоохранения Российской Федерации. Федеральный проект «Борьба с сердечно-сосудистыми заболеваниями» [доступ от 24.05.2022]. Доступ по: https://static-0.minzdrav.gov.ru/system/attachments/attaches/000/046/710/original/FP_Bor'ba_s_serdechno-sosudistymi_zabolevaniyami.pdf?1565344425.
21. Лукина Ю. В., Дмитриева Н. А., Кутишенко Н. П. и др. Взаимосвязь и взаимовлияние аспектов безопасности лекарственного лечения и приверженности терапии у больных сердечно-сосудистыми заболеваниями (по данным амбулаторного регистра «ПРОФИЛЬ»). Кардиоваскулярная терапия и профилактика. 2018;17(5):72–8. doi: 10.15829/1728-8800-2018-5-72-78
22. Фофанова Т. В., Агеев Ф. Т., Смирнова М. Д., Деев А. Д. Приверженность к терапии в амбулаторных условиях: возможность выявления и оценка эффективности терапии. Кардиология. 2017;57(7):35–42. doi: 10.18087/cardio.2017.7.10004
23. Carroll MD, Kit BK, Lacher DA, et al. Trends in lipids and lipoproteins in US adults, 1988–2010. JAMA. 2012;308(15):1545–54. doi: 10.1001/jama.2012.13260
24. Kaufman HW, Blatt AJ, Huang X, et al. Blood cholesterol trends 2001–2011 in the United States: analysis of 105 million patient records. PLoS One. 2013 May 10;8(5):e63416. doi: 10.1371/journal.pone.0063416
25. Зырянов С. К., Фитилев С. Б., Возжаев А. В. и др. Гиполипидемическая фармакотерапия у пациентов с ишемической болезнью сердца в практике первичного амбулаторного звена: что изменилось за 7 лет? Кардиоваскулярная терапия и профилактика. 2020;19(4):2609. doi: 10.15829/1728-8800-2020-2609
Об авторах
И. С. КрысановРоссия
Крысанов Иван Сергеевич – кандидат фармакологических наук, доцент, заведующий кафедрой фармации МИНО МГУПП; начальник отдела клинико-экономического анализа, Институт клинико-экономической экспертизы и фармакоэкономики; заведующий научно-исследовательской лабораторией «Оценки технологий здравоохранения и клинико-экономической экспертизы» МГМСУ им. А.И. Евдокимова Минздрава России.
Москва.
SPIN-код: 1290-4976
В. С. Крысанова
Россия
Крысанова Вера Сергеевна - преподаватель кафедры терапии с курсом фармакологии и фармации МИНО МГУПП; аспирант кафедры клинической фармакологии и пропедевтики внутренних болезней ИКМ им. Н.В. Склифосовского Сеченовского университета.
Москва.
SPIN-код: 6433-2420
В. Ю. Ермакова
Россия
Ермакова Виктория Юрьевна - кандидат фармакологических наук, доцент кафедры химии Института фармации им. А.П. Нелюбина Сеченовского университета; генеральный директор Института клинико-экономической экспертизы и фармакоэкономики.
Москва.
SPIN-код: 8039-3069
Рецензия
Для цитирования:
Крысанов И.С., Крысанова В.С., Ермакова В.Ю. Фармакоэпидемиологический анализ влияния частоты назначения гиполипидемической терапии на смертность от болезней системы кровообращения в регионах Российской Федерации. Качественная клиническая практика. 2022;(2):45-54. https://doi.org/10.37489/2588-0519-2022-2-45-54
For citation:
Krysanov I.S., Krysanova V.S., Ermakova V.Yu. Pharmacoepidemiological analysis of the effect of lipid-lowering therapy on cardiovascular mortality in the regions of the Russian Federation. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2022;(2):45-54. (In Russ.) https://doi.org/10.37489/2588-0519-2022-2-45-54

















































