Перейти к:
К вопросу о социально-экономическом бремени сахарного диабета 1 типа в Российской Федерации
https://doi.org/10.37489/2588-0519-2025-3-46-61
EDN: JBXKOX
Аннотация
Обоснование. Впервые в Российской Федерации на основании эпидемиологических и расчётных данных произведено моделирование социально-экономического бремени сахарного диабета 1 типа (СД 1 типа) по когортам пациентов: дети в возрасте до 15 лет, подростки (15–18 лет), взрослые. Прямые и непрямые затраты определены с позиции государства и общества в структуре расходов в каждой из когорт больных. Определены потенциальные затраты и их снижение у детей возраста 5–9 лет в случае задержки развития СД 1 типа в 5‑летнем горизонте.
Цель. Определение бремени заболевания в различных возрастных группах и как оно изменяется в наиболее чувствительной когорте заболевающих (в возрасте 5–9 лет).
Материалы и методы. Методом моделирования учтены прямые медицинские (ПМЗ) и прямые немедицинские (НМЗ), а также непрямые затраты (НЗ) в следующих когортах: дети (до 15‑летнего возраста), подростки (15–18 лет) и взрослые 18 и более лет. ПМЗ включали: затраты на диагностику и лабораторный контроль, непрерывный мониторинг и самоконтроль глюкозы, лечение в госпитальных и амбулаторных условиях, диспансерное наблюдение, лекарства, на скорую медицинскую помощь, реабилитацию, восстановительное лечение и курацию осложнений заболевания. НМЗ определяли как объём выплат пенсий вследствие ранней инвалидизации и пособий, средств индивидуальной мобильности после ампутации конечности, оплату временной нетрудоспособности (ВУТ) вследствие госпитализации и амбулаторного лечения основного заболевания и его осложнений, а также по уходу за больным ребёнком одного из родителей. НЗ представляли собой недополученный валовый внутренний продукт (ВВП). В анализ включены 277 092 больных СД 1 типа, из них дети 35 019 чел., подростки — 13 012 чел. Прожитые годы у взрослых определены по общей выживаемости. Учтены: диабетическая нейропатия; ретинопатия в т.ч. слепота; нефропатия, в т.ч. терминальная почечная недостаточность; кетоацидоз, кетоацидотическая кома; диабетическая ампутация; инфаркт миокарда; мозговой инсульт; сердечная недостаточность; тяжёлые гипогликемии и соответствующие затраты на них.
Результаты. У детей затраты составили 256 762руб./пациент, из которых 40% приходилось на инсулинотерапию; у подростков — 293 611руб./пациент, на инсулинотерапию — 102 907руб./пациент; у взрослых — 1 910 569руб./пациент, ПМЗ — 17% (от всех затрат), НМЗ — 728 225руб./пациент (38%), НЗ — 861 179руб./пациент (45%). Суммарные затраты у детей — 9,28 млрд руб., у подростков — 3,9 млрд руб., у взрослых — 438,5 млрд руб. Общее бремя составило 451,6 млрд руб., ПМЗ — 17,9%, из которых большая часть — расходы на лечение осложнений (57,8 млрд руб.). На инсулинотерапию пришлось только 4% от общего бремени. У детей и подростков преобладают ПМЗ, в том числе на лечение осложнений (20–26% от суммы прямых затрат). В то время как у взрослых ПМЗ в процентном отношении меньше, но из них до 76% также приходится на лечение осложнений. Основной вклад в НМЗ вносят расходы на оплату ВУТ — 170,4 млрд руб. (98% от все НМЗ, 37% от всех затрат). На НЗ у детей и подростков приходится только 4–5% от всех затрат, у взрослых — 197,6 млрд руб. (45%). Экономическое бремя СД 1 типа у детей в возрасте 5–9 лет составляет 131,4 млрд руб. при задержке развития заболевания только на 1 год величина бремени снижается до 114,9 млрд руб., или на 13%. При задержке дебюта СД 1 типа на 5 лет экономическое бремя в этой возрастной группе составит 49,3 млрд/руб., или снизится на 62%. Наибольший вклад в снижение экономического бремени вносит снижение ПМЗ.
Заключение. СД 1 типа является социально значимым заболеванием, экономическое бремя которого определяется в группе детей и подростков ПМЗ, в группе взрослых — возрастающей долей НМЗ и НЗ. Задержка дебюта заболевания у детей даже на 1 год даёт экономию ПМЗ бюджета.
Ключевые слова
Для цитирования:
Колбин А.С., Галстян Г.Р., Курылев А.А., Балыкина Ю.Е., Проскуринс М.А. К вопросу о социально-экономическом бремени сахарного диабета 1 типа в Российской Федерации. Качественная клиническая практика. 2025;(3):46-61. https://doi.org/10.37489/2588-0519-2025-3-46-61. EDN: JBXKOX
For citation:
Kolbin A.S., Galstyan G.R., Kurilev A.A., Balykina J.E., Proskurin M.A. On the question for a socio-economic burden of type 1 diabetes in the Russian Federation. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2025;(3):46-61. (In Russ.) https://doi.org/10.37489/2588-0519-2025-3-46-61. EDN: JBXKOX
Актуальность / Actuality
Растущее социально-экономическое бремя сахарного диабета 1 типа (СД 1 типа) особенно у детей, подростков и молодых взрослых является серьёзной проблемой здравоохранения во всём мире [1]. В 10-м издании Атласа Международной федерации диабета сообщается, что заболеваемость СД 1 типа у детей и подростков широко варьируется и растёт во многих странах [2] При этом, несмотря на довольно хорошо организованные регистры больных сахарным диабетом, включая отечественный федеральный («База данных клинико-эпидемиологического мониторинга сахарного диабета на территории Российской Федерации»), всё же имеется вероятность, что статистика распространённости и заболеваемости не может охватить все случаи. Так, например, перекрёстное многоцентровое исследование, в котором приняли участие 3,47 млн молодых людей (в возрасте 19 лет и моложе) в США, выявило значительное увеличение предполагаемой распространённости СД 1 типа — с 1,48 случаев на 1000 молодых людей до 2,15 случаев [3]. В поле зрения не попадают дети и подростки без клинических проявлений СД 1 типа, но потенциально с высоким риском его развития. Это дети с повышенным уровнем антител, связанных с заболеванием, у которых, в зависимости от количества, титра и специфичности антител возможна манифестация СД 1 типа в течение 5 лет [4]. При этом наиболее часто первым проявлением заболевания у детей и подростков является такое угрожающее жизни и здоровью осложнение, как диабетический кетоацидоз (ДКА), частота которого в дебюте СД 1 типа в Российской Федерации может достигать 80 % [5]. У других пациентов наблюдается умеренная гипергликемия натощак, которая может достаточно быстро перейти в тяжёлую и/или ДКА при инфекции или другом стрессовом воздействии на организм [6]. Учесть таких потенциальных больных с СД 1 типа призван скрининг, позволяющий не только тщательно продумать тактику их наблюдения и ведения, но и с помощью определённых мероприятий снизить частоту начала заболевания с ДКА (более чем на 60 %) [7], и в перспективе снизить нагрузку на бюджет [8]. Безусловно, экономическая отдача от скрининга будет во многом определяться распространённостью СД 1 типа среди населения, частотой ДКА на момент постановки клинического диагноза, точностью и стоимостью скрининговых тестов, а также эффективностью системы здравоохранения [9].
Стоимость лечения сахарного диабета в разных странах различается, зачастую в 3,2 раза, при наличии осложнений затраты многократно возрастают [10]. В равной мере это положение справедливо для возникновения заболевания в детском возрасте, когда прямые медицинские расходы ещё не так велики, но по мере увеличения возраста больного общие расходы начинают непропорционально возрастать. Причём непрямые расходы, связанные с частичной или полной утратой трудоспособности, могут существенно опережать по темпам роста прямые [11, 12]. Расходы, собственно, на инсулинотерапию не так велики по сравнению со стоимостью непрерывно прогрессирующих осложнений СД 1 типа, гипогликемических событий, которые могут в определённой степени регулироваться правильно подобранной тактикой лечения и образа жизни [13]. В нашей стране выработаны исчерпывающие клинические рекомендации по диагностике и лечению этого заболевания [14][15]. Тем не менее большой процент от числа больных не находится в состоянии компенсации заболевания, а следовательно, прогрессирование тяжёлых осложнений не заставит себя ждать [16]. В целом же довольно трудно определить время наступления осложнений от дебюта заболевания, в том числе и по причине индивидуальных различий, особенностей инсулинотерапии, пищевых привычек пациентов, соблюдения врачебных рекомендаций и др. Тем не менее, удачные подходы к решению этой задачи в литературе имеются. Реальные данные наблюдения за более чем 27 тыс. пациентов СД 1 типа в течение 7 лет позволили смоделировать временную динамику развития осложнений и спрогнозировать продолжительность жизни в зависимости от различных факторов [17].
Логично считать, что не только эффективные меры по контролю заболевания способны снизить вероятность развития осложнений, но и задержка манифестации самого заболевания в группе риска также будет способствовать решению этой задачи. Возможность такого подхода в реализации задачи увеличения продолжительности жизни в последнее время всё чаще обсуждается в медицинских кругах [18–20].
Как уже отмечалось выше, расходы общества и государства, равно как и персональные, на СД 1 типа высоки. Однако интерес представляет определение бремени заболевания в различных возрастных группах и как оно изменяется в наиболее чувствительной когорте заболевших (в возрасте 5–9 лет), что и явилось целью настоящего исследования.
Материалы и методы / Materials and methods
При оценке бремени заболевания учитывались прямые и непрямые расходы с позиции государства и общества по общепринятым методикам [21]. Прямые медицинские затраты включали затраты на диагностику, лечение в госпитальных и амбулаторных условиях, включая диспансерное наблюдение, лекарственную терапию и контроль гликемии и гликированного гемоглобина, стоимость систем непрерывного мониторинга и самоконтроля глюкозы, затраты на оказание скорой медицинской помощи, реабилитацию, восстановительное лечение и курацию осложнений заболевания. Расчёты были основаны в том числе на положениях Федеральной программы «Борьба с сахарным диабетом» [22]. Прямые немедицинские затраты определяли как объём выплат пенсий вследствие ранней инвалидизации и пособий, на средства индивидуальной мобильности после ампутации конечности, оплату временной нетрудоспособности (ВУТ) вследствие госпитализации и амбулаторного лечения основного заболевания и его осложнений, а также по уходу за больным ребёнком одного из родителей. Определена стоимость средств непрерывного мониторинга и самоконтроля глюкозы [23]. Непрямые затраты представляли собой недополученный валовый внутренний продукт (ВВП).
Стоимость медицинских услуг оценивали по тарифам в системе ОМС, в случае отсутствия тарифа на определённую медицинскую услугу информацией об источнике цен служили прейскуранты государственных медицинских организаций, а в случае отсутствия в них информации — прейскуранты частных медицинских организаций. Стоимость лекарственных препаратов, включённых в Перечень ЖНВЛП, рассчитывали исходя из зарегистрированной наиболее поздней (самой «свежей») предельной отпускной цены [24] с учётом оптовых и розничных торговых надбавок; препаратов, не включённых в Перечень ЖНВЛП, — по данным государственных закупок [23].
Стоимость стационарного лечения определяли по формуле [25]:
СС = БС × КЗ × ПК × КД, где
БС — базовая ставка (рассчитывается как произведение норматива финансовых затрат (НФЗ) и коэффициента приведения к базовой ставке (КБС));
СС — стоимость одного случая госпитализации в стационар;
КЗ — коэффициент относительной затратоёмкости;
ПК — поправочные коэффициенты;
КД — коэффициент дифференциации.
Учитывая, что поправочные коэффициенты и коэффициент дифференциации определяются отдельно в каждом субъекте РФ, а также могут отличаться у ЛПУ разного уровня, было принято допущение, что при расчёте стоимости госпитализации эти коэффициенты признаются равными единице. Средние нормативы финансовых затрат при оказании медицинской помощи для федеральных медицинских организаций в условиях круглосуточного стационара в 2025 году составляют 96 223,10 руб. (КБС — 0,334; БС — 32 138,52 руб.), в условиях дневного стационара — 57 134,40 (КБС — 0,308; БС — 17 597,40 руб.) [26]. Стоимость средств реабилитации оценивали на основании прейскурантов различных оптовых и розничных поставщиков соответствующих медицинских изделий.
Общая численность пациентов с СД 1 типа в Российской Федерации на 01.01.2023 г., по данным Федерального регистра сахарного диабета, 277 092 чел., из них дети (0 — <15 лет) — 35 019 чел., подростки — 13 012 чел. [27]. Нами выполнен прогнозный расчёт числа пациентов на конец 2024 г. — 278 790 чел., из которых 12,96 % — дети в возрасте до 15 лет, подростки — 4,72 % (коэффициент корреляции 0,99; р <0,001). Возрастная структура приведена в табл. 1.
Таблица 1
Расчёт количества пациентов моделируемой когорты
и ожидаемой совокупной продолжительности жизни по возрастным группам [28]
Table 1
Calculation of patient’s number and calculation of the number of patients in the simulated cohort
and the expected cumulative life expectancy by age groups [28]
|
Возрастная группа (лет) Group (age) |
Мужчины Males |
Число мужчин* Males number |
Женщины Females |
Число женщин* Females number |
Всего* Total |
Всего прожито пациенто-лет* Total patients-years |
Общее число пациентов Total of patients |
|
0–4 |
0,9 % |
1 292 |
0,9 % |
1 292 |
2 584 |
43 117,5 |
36 131 |
|
5–9 |
4,0 % |
5 743 |
4,4 % |
5 743 |
11 486 |
191 827,5 |
|
|
10–14 |
6,4 % |
9 189 |
7,2 % |
9 189 |
18 378 |
306 950,0 |
|
|
15–19 |
6,8 % |
9 763 |
7,0 % |
9 763 |
19 526 |
65 832,5 |
13 159 |
|
20–24 |
6,5 % |
9 332 |
6,4 % |
9 332 |
18 664 |
829 510 |
229 500 |
|
25–29 |
7,9 % |
11 343 |
7,7 % |
11 343 |
22 686 |
814 790 |
|
|
30–34 |
12,1 % |
17 373 |
11,2 % |
17 373 |
34 746 |
1 115 885 |
|
|
35–39 |
12,4 % |
17 803 |
10,6 % |
17 803 |
35 606 |
987 329 |
|
|
40–44 |
10,7 % |
15 363 |
8,7 % |
15 363 |
30 726 |
742 710 |
|
|
45–49 |
9,6 % |
13 783 |
7,6 % |
13 783 |
27 566 |
574 975 |
|
|
50–54 |
6,8 % |
9 763 |
5,9 % |
9 763 |
19 526 |
352 074 |
229 500 |
|
55–59 |
5,9 % |
8 471 |
6,2 % |
8 471 |
16 942 |
262 557 |
|
|
60–64 |
4,7 % |
6 748 |
5,9 % |
6 748 |
13 496 |
179 552 |
|
|
65–69 |
2,9 % |
4 164 |
4,7 % |
4 164 |
8 328 |
89 693 |
|
|
70–74 |
1,6 % |
2 297 |
3,0 % |
2 297 |
4 594 |
35 824 |
|
|
75–79 |
0,4 % |
574 |
1,0 % |
574 |
1 148 |
19 703 |
|
|
≥80 |
0,5 % |
718 |
1,60 % |
718 |
1 436 |
0 |
Примечание: * — расчётные значения.
Note: * — calculated numbers.
В 2016 г. было зафиксировано 16 случаев смерти пациентов с СД 1 типа в возрасте до 19 лет, из них число смертей детей и подростков составило 12 и 4 соответственно, при этом общее количество смертей пациентов с СД 1 типа составило 4 361 [27], а доля детей и подростков от общего числа смертей составляет 0,28 и 0,09 % соответственно. Ввиду отсутствия данных о возрасте смерти было принято допущение, что количество умерших детей равномерно распределено по возрастным группам, а возраст смерти соответствует середине возрастного интервала. С учётом этого произведён расчёт прожитых пациенто-лет (табл. 1).
Для расчёта прожитых лет взрослых пациентов по каждому возрастному интервалу данные об общей выживаемости пациентов с СД 1 типа после достижения ими 18 лет были оцифрованы по графикам выживаемости [17]. Каждый из оцифровываемых графиков из публикации [17] был преобразован в формат изображения. Затем полученные изображения с помощью программы оцифровки [29] размечались по осям координат графика с автоматическим подтверждением координат точек кривой. Для проверки качества оцифровки по полученным координатам был построен график кривой в MS Excel и наложен на исходное изображение. На рис. 1 видно, что оцифрованная кривая (жёлтый цвет) полностью совпадает с исходной кривой выживаемости (синий цвет), что позволяет использовать оцифровку для дальнейших расчётов.
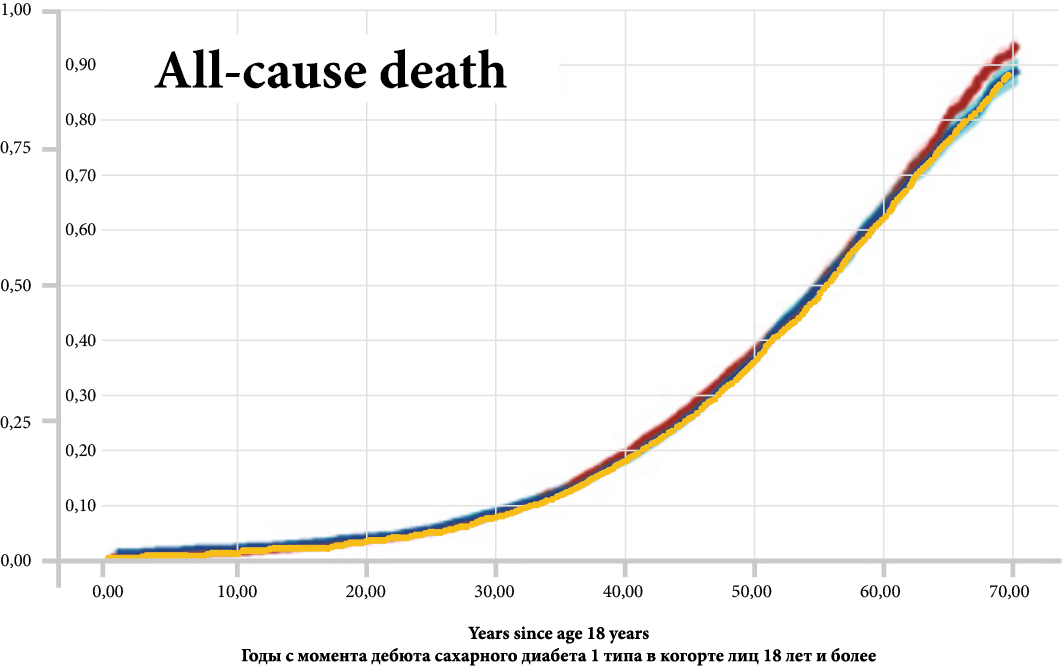
Рис. 1. Частота смертности в зависимости от времени с начала сахарного диабета 1 типа. (жёлтый — кривая, полученная в результате оцифровки; синий — исходная кривая общей выживаемости [17])
Fig. 1. The mortality rate depends on the time since the onset of type 1 diabetes mellitus (yellow is the curve obtained as a result of digitization; blue is the initial curve of overall survival [17])
Полученные нами данные о 232 859 взрослых пациентах свидетельствуют о том, что они суммарно проживут 6 004 602 лет, что составляет 25,8 лет в среднем, считая от достижения ими 18-тилетнего возраста. В то же время средняя длительность заболеваемости сахарным диабетом в РФ от дебюта заболевания до среднего возраста смерти составляет 19,9 лет при среднем возрасте смерти пациентов с СД 1 типа в РФ 52,7 лет [27], что следует учитывать как ограничение модели. Для оценки динамики осложнений СД 1 типа использованы данные по рискам их развития у взрослых нарастающим итогом с интервалом в 10 лет на основе анализа Шведского национального регистра диабета у взрослых [17]. Данных о динамике развития осложнений у детей с момента установления диагноза до достижения ими 18 лет обнаружить не удалось. Поэтому частоту развития осложнений СД 1 типа в группе детей и подростков учитывали по всей группе в целом без учёта её динамики по годам.
При моделировании учтены: диабетическая нейропатия; диабетическая ретинопатия в т. ч. слепота; диабетическая нефропатия (хроническая болезнь почек, ХБП) в том числе терминальная хроническая почечная недостаточность (ХПН); диабетическая нейропатия; ДКА, в том числе начало заболевания с дебюта кетоацидоза у детей; кетоацидотическая кома; синдром диабетической стопы, включая ампутацию; инфаркт миокарда; мозговой инсульт; сердечная недостаточность; эпизоды тяжёлой гипогликемии.
Частота развития диабетической нейропатии у детей и подростков составляет 10,9 и 40,8 %, соответственно [30]. В общей возрастной группе доля пациентов с диабетической нейропатией составляет 41,3 % [27]. Частота развития диабетической стопы и язв составляет 5,5 % у взрослых пациентов [31]. Частота развития диабетической ретинопатии у детей и подростков составляет 3,5 и 4,0 % соответственно [30]. В общей возрастной группе доля пациентов с диабетической ретинопатией составляет 28,9 % [30], доля пациентов со слепотой от общего числа пациентов с ретинопатией составляет 2,5 %, частота развития диабетического макулярного отёка составляет 7,9 % [32]. Частота развития диабетической нефропатии у детей и подростков составляет 2,1 и 2,8 %, соответственно [30]. В общей возрастной группе доля пациентов с диабетической нефропатией составляет 22,8 % [27]. Для расчёта прожитых лет взрослыми пациентами с терминальной стадией ХПН использованы оцифрованные данные Шведского регистра [17]. По каждому осложнению были рассчитаны годы дожития, выраженные в параметре «пациенто-лет», в дальнейшем эти результаты использованы для экономических расчётов бремени. Частота развития диабетического кетоацидоза у детей и подростков составляет 2,5 и 3,2 % соответственно [30]. В общей возрастной группе доля таких пациентов составляет 5,8 % [27]. Частота развития кетоацидотической комы у детей и подростков составляет 1,2 и 3,2 % соответственно [30]. В общей возрастной группе доля таких пациентов составляет 1,5 % [27]. У 80 % пациентов детей манифестация СД 1 типа проявляется развитием кетоацидоза [8]. Поэтому при расчёте бремени учитывали, что эпизод ДКА требует госпитализации как минимум один раз. Для расчётов бремени использовано количество ампутаций, выполняемое в РФ (3 000 ампутаций в год, из них: 1 950 — в пределах стопы, 1 050 — высокие ампутации) [27]. Доля инфаркта миокарда, инсульта и сердечной недостаточности составляет 2,4, 4,0 и 0,6 % соответственно [33, 34]. Расчётное количество инфарктов миокарда, инсультов и случаев сердечной недостаточности по причине СД 1 типа составляет 2 583 случая/год, 3 157 случаев/год и 1 722 случая/год соответственно, что и было взято при расчётах бремени.
Тяжёлая гипогликемия [27] составляет 0,4 % всех осложнений СД 1 типа, учитывая, что общее расчётное количество осложнений составляет 287 000, количество эпизодов тяжёлой гипогликемии в год составляет 1 148 случаев/год, что и было взято при расчётах бремени.
Источники данных для расчётов затрат /
Data sources for cost calculations
Прямые медицинские затраты. Затраты на диагностику на одного пациента в соответствии с клиническими рекомендациями [15] и стандартом оказания медицинской помощи [35] составили 9 785,65 руб. Инсулинотерапия является основным методом лечения СД 1 типа. Cреднесуточная суммарная доза инсулина у пациентов с СД 1 типа определена в 48,6±15,2 ЕД/сут., из которых 44 % — 21,4 ЕД/сут. составляет базальный инсулин [36]. При достижении целевых показателей глюкозы крови, редких или вообще отсутствующих эпизодах гипогликемии при применении инсулиновой помпы суточная доза инсулина ниже на 20 %, таким образом, она составляет 38,9 ЕД/сут.
Расчёт стоимости 1 ЕД инсулинов короткого и длительного действия проведён на основании данных о продажах препаратов инсулинов в РФ за 2024 г., средняя стоимость базис-болюсной терапии составила 73,71 руб./сут., а помповой — 40,85 руб. при средней стоимости помпы в 209 031,00 руб. Общее количество тест-полосок при проведении инсулинотерапии в базис-болюсном режиме составляет 150 тест-полосок в мес. при средней стоимости 2 937,00 руб./мес. Стоимость глюкометра варьирует от 1 700 до 2 100 руб. и была принята равной 1 900 руб., срок его службы составляет обычно 5 лет. Стоимость вызова скорой медицинской помощи при развитии кетоацидотической комы; тяжёлой гипогликемии; инфаркте миокарда и инсульте (в контексте данного анализа) составляет 4 292,90 руб. [26].
В группе детей и подростков с СД 1 типа предусмотрена консультация и осмотр детского эндокринолога не реже одного раза в три месяца [26], стоимость составляет 2 574,10 руб. [37]. Учтены частота и перечень проводимых обследований у взрослых, предусмотренный клиническими рекомендациями, а также их стоимость.
При развитии терминальной ХПН необходимо проведение процедур гемодиализа. Стоимость гемодиализа составляет 7 044,00 руб. [37], необходимо проведение не менее 3 сеансов в неделю [38]. Таким образом, с учётом 52 недель в году, количество сеансов гемодиализа в год составляет 156, а их общая стоимость — 1 098 864,00 руб./пац./год. Также учтена стоимость необходимых лекарственных препаратов для коррекции — севеламера, кальция полистиросульфоната. В 2023 году число пациентов, получающих заместительную почечную терапию в РФ, составило 71 366 чел. [39]. Из них 15 570 пац. выполнена трансплантация почки (22 %). В соответствии с ПГГ стоимость трансплантации почки составляет 1 260 662 руб. [26].
Определены затраты на диабетическую нейропатию: МРТ стопы 15 700,00 руб., с учётом частоты предоставления — 4 710 руб./пац.; рентгенография стопы в двух проекциях, 2 исследования с частотой предоставления 0,3, стоимость 6 000 руб. [40], с учётом частоты предоставления — 2 000 руб./пац., стоимость лекарственной терапии с учётом средних суточных доз — 19 307 руб./пац./год.
Затраты на случай лечения диабетической стопы в соответствии со стандартом [35], КСГ st25.010 и КЗ 4,13 по тарифу 132 732,09 руб. и частотой предоставления высчитаны в размере 3 666 руб./пац. Пролиферативная стадия диабетической ретинопатии составляет до 50 % от общего количества случаев диабетической ретинопатии. Для лечения проводится панретинальная лазерная коагуляция сетчатки в сочетании с интравитреальным введением препаратов. Тариф на проведение панретинальной лазерной коагуляции сетчатки (A22.26.010; КСГ ds21.004; КЗ 1,62) составляет 50 772,91 руб. Оплата введения препаратов осуществляется по КСГ ds21008, КЗ — 2,93; стоимость 1 введения — 51 560,38 руб., общая стоимость лечения 309 362,28 руб./пац.
Стоимость стационарного лечения ДКА у детей определена по КСГ st11.001 (КЗ 1,51), у взрослых st35.001 (КЗ 1,02) и st35.002 (КЗ 1,49). Затраты на ампутацию определены по st29.011 (КЗ 1,37). Цена необходимых средств реабилитации (протез стопы, бедра) колеблется от 89 449,06 руб. до 203 038,06 руб. за ед. Средний срок службы протеза составляет 2 года.
Рассчитанные затраты на лечение кардиоваскулярных осложнений (инфаркт, инсульт, сердечная недостаточность) на основании соответствующих КСГ с учётом КЗ составили 273 177 руб., 376 342 руб. и 57 849 руб. соответственно. Минимальный и максимальный размеры пособия по ВУТ рассчитываются исходя из среднедневного заработка, который составляет 541,40 руб. (исходя из размера МРОТ — 16 242 руб.) и 7 558,90 руб. (исходя из предельной величины базы начисления страховых взносов (2 759 000 руб. в 2025 г.). Средняя заработная плата в месяц в 2024 году составила 89 069 руб./мес. [41], что соответствует 2 968,97 руб./день.
При стационарном лечении и реабилитации ребёнка один из родителей получает пособие по ВУТ (табл. 2).
При инвалидности 1 группы средний размер страховой пенсии на 1 января 2025 года составляет 24 092,44 рублей в месяц, а доплата — 18 745,06 руб., в сумме — 42 837,50 руб./пац./мес. [42].
Таблица 2
Затраты на пособие по временной нетрудоспособности [37]
Table 2
Costs of temporal disability [37]
|
Осложнение СД 1 типа Complication of Diabetes type 1 |
Средняя длительность одного периода, дней Average length, days |
Размер пособия по ВУТ (руб.) Benefit, RUR |
|
Диабетический кетоацидоз/кома/тяжёлая гипогликемия, дети |
18 |
53 441,46 |
|
Диабетический кетоацидоз, взрослые |
12 |
35 627,64 |
|
Кома/тяжёлая гипогликемия, взрослые |
17 |
50 472,49 |
|
Ампутация конечности |
12 |
35 627,64 |
|
Острый инфаркт миокарда |
49 |
145 479,53 |
|
Ишемический инсульт |
56 |
166 262,32 |
|
Сердечная недостаточность |
44 |
130 634,68 |
Примечание: ВУТ — временная утрата трудоспособности.
Note: TLD — temporary disability.
Непрямые затраты
Недополученный ВВП. При расчётах непрямых затрат учитывали, что в случае смерти пациента с СД 1 типа до достижения им пенсионного возраста недополученный ВВП равен заработной плате такого пациента в течение времени от момента смерти до достижения им пенсионного возраста. Средняя заработная плата в месяц составила 89 069 руб./мес. [41], что соответствует 1 068 828,00 руб./пац./год непрямых потерь за годы от момента смерти до достижения им пенсионного возраста (в 2025 г. — 62,5 года). Принято во внимание, что экономические потери от смерти в трудоспособном возрасте составляют от 226 тыс. до 513 тыс. руб./год [43].
Расчёт бремени производили исходя из числа пациентов, указанного в табл. 1 по каждой возрастной группе.
Проведены анализы чувствительности при изменении числа пациентов, отсрочке дебюта заболевания в детской когорте.
Результаты / Results
На рис. 2–3 представлены полученные результаты.

Рис. 2а. Средневзвешенные затраты (руб.) на лечение в расчёте на целевую популяцию детей
Fig. 2a. Weighted average costs (RUR) for treatment of the target group of kids
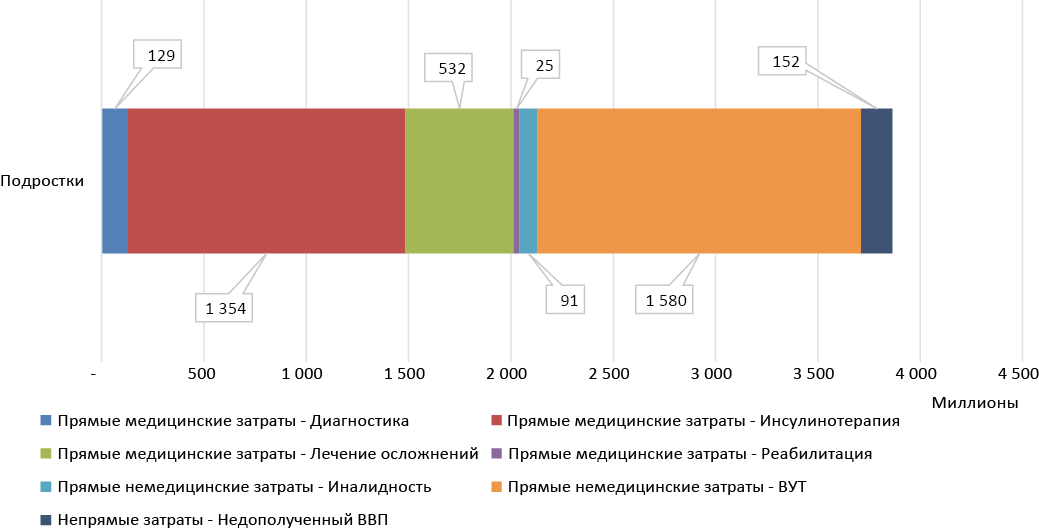
Рис. 2б. Средневзвешенные затраты (руб.) на лечение в расчёте на целевую популяцию подростков
Fig. 2b. Weighted average cost (RUR) for treatment of the target group of adolescents
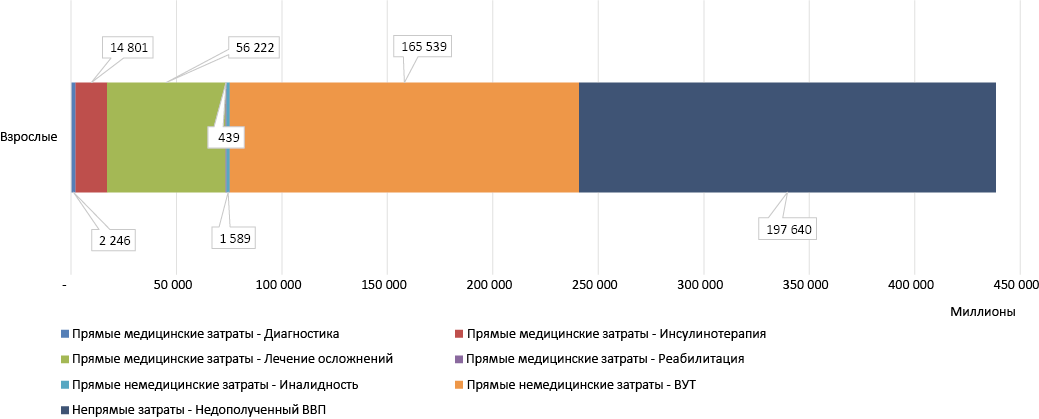
Рис. 2в. Средневзвешенные затраты (руб.) на лечение в расчёте на целевую популяцию взрослых
Fig. 2c. Weighted average cost (RUR) for treatment in the target group of adults
Затраты на одного пациента детской популяции составили 256 762 руб., из которых 40 % (102 907 руб.) приходилось на инсулинотерапию. Прямые медицинские затраты составляли 56 % от общих затрат. На одного пациента подросткового возраста средневзвешенные затраты увеличивались до 293 611 руб. При этом прямые медицинские затраты занимали в общей структуре затрат 53 %. Большая часть расходов (67 % от прямых медицинских затрат или 35 % от общих затрат) также приходилась на инсулинотерапию — 102 907 руб. Для пациента с СД 1 типа из взрослой когорты средневзвешенные затраты составили 1 910 569 руб., из которых прямые медицинские затраты занимали 17 % в общей структуре затрат. Прямые немедицинские затраты в виде выплат пособий по временной утрате трудоспособности и инвалидности возрастали в данном случае до 728 225 руб., занимая 38 % от общих затрат. Наибольшая часть расходов представляла собой непрямые затраты в виде недополученного ВВП — 861 179 руб., что составляет 45 % от суммарных затрат.

Рис. 3. Итоговая структура затрат на общую популяцию пациентов (руб.)
Fig. 3. Structure of costs for the common target population of patients (RUR)
При расчёте на популяцию суммарные затраты составили 451 616 251 410 руб. (9 277 108 725 руб. в детской популяции, 3 863 589 583 руб. в популяции подростков и 438 475 553 102 руб. в популяции взрослых пациентов). Из них на прямые медицинские затраты приходилось 80 913 357 584 руб., или 17,9 % от общего экономического бремени. Большая часть из прямых медицинских затрат являлась расходами на лечение осложнений — 57 778 567 988 руб. и стоимость инсулинотерапии — 19 873 323 157 руб.
Исходя из представленных на рис. 4 данных, прямые медицинские затраты в рассматриваемой популяции составили 18 % от общего экономического бремени. При рассмотрении в разрезе возрастной структуры в популяции детей и подростков доля прямых медицинских затрат достигала 55 %. При этом большая их часть — 72 % у детей и 67 % у пациентов подросткового возраста приходилась на расходы, связанные с инсулинотерапией. Далее следовали затраты, связанные со стоимостью лечения осложнений СД 1 типа: затраты на данную категорию составили 19,8 и 26 % от прямых медицинских затрат в популяциях детей и подростков соответственно. В группе взрослых пациентов доля прямых медицинских затрат составляла 18 %, а наибольшая часть из них приходилась на лечение осложнений — 76 % (или 12,8 % от общих затрат). При рассмотрении популяции в целом большая часть прямых медицинских затрат — 71 % (или 13 % от общих затрат) — приходилась на расходы, связанные с лечением осложнений. Далее следовали затраты на инсулинотерапию — 25 % от прямых медицинских затрат (или 4 % от общих затрат).
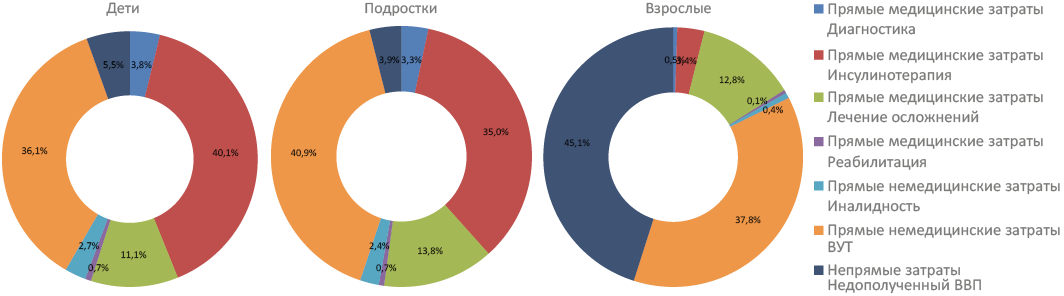
Рис. 4. Структура суммарных затрат на лечение пациентов с СД 1 типа по исследуемым когортам
Fig. 4. Structure of total expenditures for Diabetes mellitus type 1 treatment based on cohorts’ separation
Доля прямых немедицинских затрат составила 38 % от общих затрат. При этом основной вклад в данную категорию вносили затраты на пособия по временной нетрудоспособности — 170 472 328 443 руб. (98 % от прямых немедицинских затрат, или 37 % от общих затрат).
На непрямые затраты в группе пациентов подросткового и детского возраста, выраженные в потерях ВВП, приходилось от 4 до 5,5 % от соответствующих суммарных затрат. При этом, при рассмотрении популяции взрослых пациентов непрямые затраты достигали 45 % от общей структуры затрат в данной группе — 197 640 445 993 руб. Для популяции в целом доля непрямых затрат составляла 44 % (198 300 448 572 руб.).
Результаты анализа чувствительности. В работе Дедова И. И. и соавт. [44] приводятся данные со ссылкой на Федеральную службу государственной статистики и ФГБУ «ЦНИИОИЗ» Минздрава России о том, что в РФ на 01.01.2024 г. насчитывается 349 338 пациентов с СД 1 типа, из них взрослые — 288 020 человек и дети (до 18 лет) — 61 318 человек. Эти данные существенно отличаются от опубликованных этими же авторами годом ранее. Ввиду указанных различий по числу пациентов с СД 1 типа выполнен отдельный анализ чувствительности для определения максимальных размеров бремени заболевания при увеличении числа больных (рис. 5).
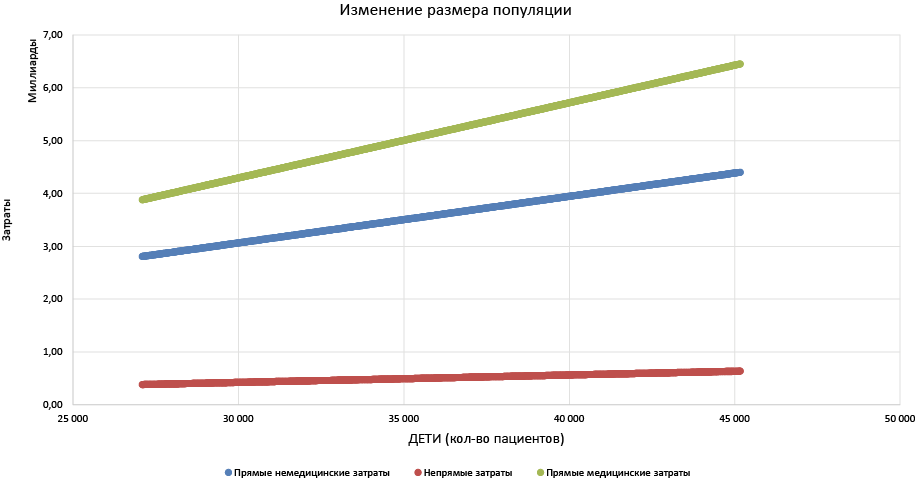
Рис. 5а. Изменение затрат при росте численности популяции больных детей (по оси ординат — рубли)
Fig. 5a. Cost changes as the number of sick children increases (ordinate axis — in RUR)
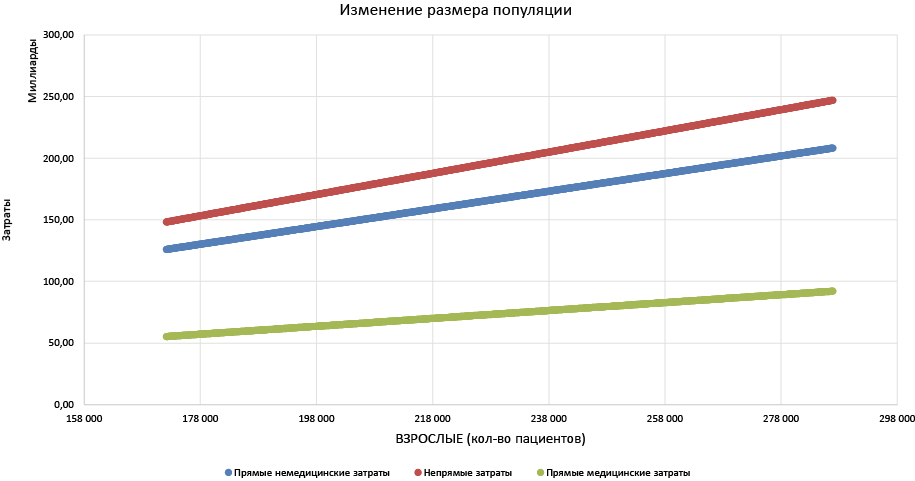
Рис. 5б. Изменение затрат при росте численности популяции взрослых (по оси ординат — рубли)
Fig. 5b. Cost changes as the number of sick adults increases (ordinate axis — in RUR)
Как видно исходя из данных, представленных на рис. 5, в популяции детей и подростков при росте числа пациентов наибольший прирост демонстрируют прямые медицинские и немедицинские затраты. Например, в группе детей при росте количества пациентов прямые медицинские затраты вырастут почти в 2 раза. В популяции взрослых при росте количества пациентов наибольший прирост демонстрируют непрямые затраты, что объясняется потерями от наступления инвалидности и/или смерти в трудоспособном возрасте.
Был выполнен анализ чувствительности, целью которого было оценить изменение социально-экономического бремени сахарного диабета при более позднем его развитии у детей в возрастной группе от 5 до 9 лет. Результаты приведены на рис. 6.
Экономическое бремя в популяции детей в условиях текущего возраста начала заболевания составляет 131,4 млрд. руб., при задержке развития СД 1 типа на 1 год величина бремени снижается до 114,9 млрд руб. или на 13 %. При задержке дебюта сахарного диабета на 5 лет экономическое бремя в этой возрастной группе составит 49,3 млрд. руб. или снизится на 62 %. Наибольший вклад в снижение экономического бремени вносит снижение прямых медицинских затрат.
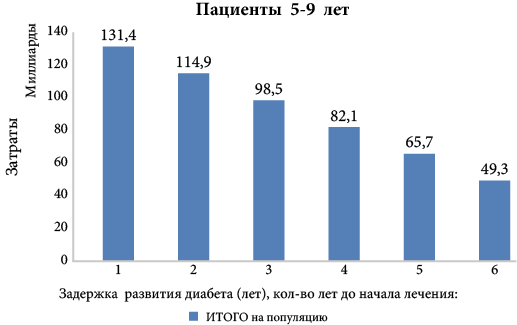
Рис. 6. Изменение бремени СД 1 типа в группе детей при различных значениях возраста дебюта заболевания (задержке развития СД 1 типа)
Fig. 6. Changes in the burden of illness in a group of children with different age of onset of the disease (delayed development of type 1 diabetes)
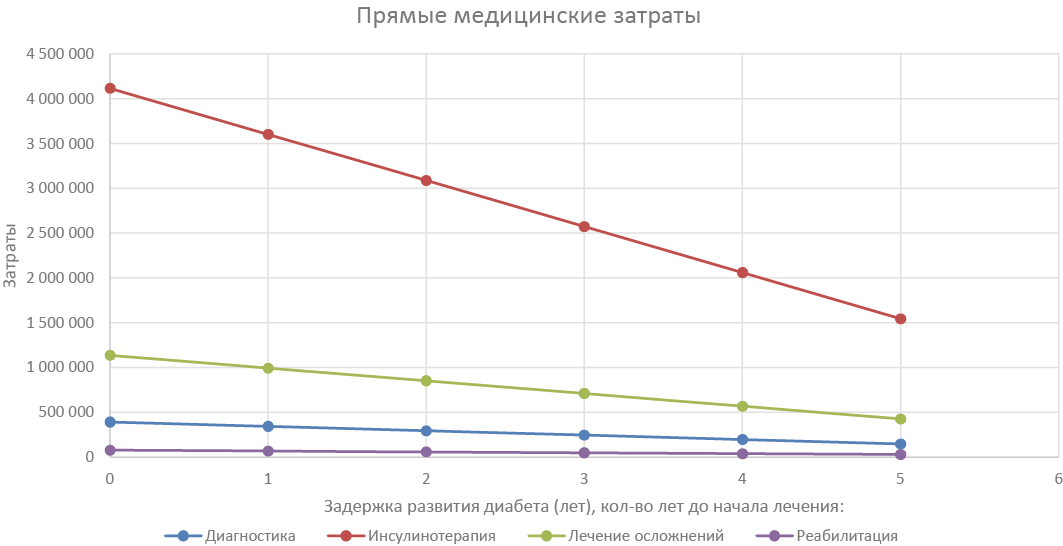
Рис. 7. Изменение прямых медицинских затрат в группе детей 5–9-летнего возраста при различных значениях начала СД 1 типа (задержке развития СД 1 типа). По оси ординат значения в рублях
Fig. 7. Changes in direct medical costs in the group of children aged 5–9 years with different values of the onset of type 1 diabetes (delayed of diabetes onset). On the ordinate axis, the values are in rubles
Как видно исходя из данных, представленных на рис. 7, наибольший вклад в снижение бремени СД 1 типа при более позднем возрасте начала заболевания вносят прямые медицинские затраты.
В случае замедления развития СД 1 типа в группе детей 5–9-летнего возраста на 5 лет ожидается снижение затрат только на инсулинотерапию с 4 116 260 руб./пац. до 1 543 598 руб./пац., т. е. снижаются на 63 %, расходы на лечение осложнений, в том числе ДКА, могут уменьшиться на 62 %. При отсрочке дебюта СД 1 типа в этой группе детей хотя бы на 3 года расчётная экономия общественных средств за счёт уменьшения выплат по инвалидности и временной утрате трудоспособности родителей (непрямые медицинские затраты) составит 1,49 млн руб./пациент. На всю когорту снижение расходов по сравнению, как если бы заболевание отсрочить не удалось, оно должно составить не менее 37 %.
Выводы / Conclusions
Полученные результаты свидетельствуют о существенном социально-экономическом бремени СД 1 типа в условиях Российской Федерации. Совокупность прямых и непрямых ежегодных расходов подтверждает необходимость эффективного контроля заболевания и уменьшения числа его осложнений.
Непрямые расходы превалируют в структуре бремени в когорте взрослых, в то время как у детей и подростков в основе структуры затрат лежат прямые расходы.
Размер социально-экономического бремени СД 1 типа в группе детей (в зависимости от возраста) находится в интервале от 9,2 млрд руб./год до 11,5 млрд руб./год; подростков от 3,9 млрд руб./год до 4,8 млрд руб./год; взрослых — от 438,5 млрд руб./год
до 547,4 млрд руб./год. Общий размер социально-экономического бремени СД 1 типа в России оценивается в диапазоне от 451,6 млрд руб./год до 563,7 млрд руб./год.
В группе детей и подростков увеличение размера популяции пациентов ведёт прежде всего к росту прямых медицинских затрат, в группе взрослых пациентов — к опережающему возрастанию непрямых расходов по сравнению с прямыми.
Отсрочивание времени начала СД 1 типа на 3–5 лет в группе детей 5–9-летнего возраста будет сопровождаться снижением экономического бремени заболевания на 37–63 %.
Ограничения исследования / Study limitation
Ввиду отсутствия полномасштабных данных реальной клинической практики, исследование было выполнено методом моделирования, что даёт несколько менее точную оценку бремени заболевания.
Список литературы
1. Gong B, Yang W, Xing Y. Global, regional, and national burden of type 1 diabetes in adolescents and young adults. Z.Pediatr Res. 2025; 97(2):568-576. doi: 10.1038/s41390-024-03107-5.
2. Ogle GD, James S, Dabelea D et al. Global estimates of incidence of type 1 diabetes in children and adolescents: Results from the International Diabetes Federation. Diabetes Res Clin Pract. 2022;183, 109083. doi: 10.1016/j.diabres.2021.109083.
3. Lawrence JM, Divers J, Isom S et al. Trends in prevalence of type 1 and type 2 diabetes in children and adolescents in the US, 2001–2017. JAMA. 2021;326:717–727 doi: 10.1001/jama.2021.11165.
4. Ziegler AG, Kick K, Bonifacio E et al. Yield of a Public Health Screening of Children for Islet Autoantibodies in Bavaria, Germany. JAMA. 2020;323(4):339-351. doi: 10.1001/jama.2019.21565.
5. Султанова Л.М., Гайсина Л.Р., Шайдуллина М.Р. Диагностика и лечение кетоацидоза при сахарном диабете у детей. Практическая медицина. 2008;27: 43-45.
6. American Diabetes Association Professional Practice Committee. 2. Diagnosis and Classification of Diabetes: Standards of Care in Diabetes2024. Diabetes Care. 2024;47(Suppl. 1):S20-S42. doi:10.2337/dc24-S002.
7. Bonifacio E, Winkler C, Achenbach P, Ziegler AG. Effect of population-wide screening for presymptomatic early-stage type 1 diabetes on paediatric clinical care. Lancet Diabetes Endocrinol. 2024;12: 376-378. doi: 10.1016/S2213-8587(24)00101-3.
8. Недогода С.В., Галстян Г.Р., Лаптев Д.Н. и соавт. Клинико- экономический анализ скрининга на выявление сахарного диабета 1-го типа у детей в Российской Федерации. Медицинские технологии. Оценка и выбор. 2024;46(3):104–114. doi: 10.17116/medtech202446031104.
9. Rewers M. Health economic considerations of screening for early type 1 diabetes. Diabetes Obes Metab. 2025;27(Suppl 6):69-77. doi: 10.1111/dom.16522.
10. Chong K, Lee Y, Chang Y et al. Economic burdens of type 1 diabetes and its complications: A nationwide, longitudinal analysis. Diabetes Res Clin Pract. 2025:226:112329. doi: 10.1016/j.diabres.2025.112329.
11. Потапчик Е.Г. Экономические выгоды государства от реализации в России эффективных программ борьбы с сахарным диабетом 2-го типа. Профилактическая медицина. 2021;24(8):15–22. doi: 10.17116/profmed2021240811.
12. Hex N, MacDonald R, Pocock J et al. Estimation of the direct health and indirect societal costs of diabetes in the UK using a cost of illness model. Diabet Med. 2024;41(9):e15326. doi: 10.1111/dme.15326.
13. Sharma S, Gillespie P, Hobbins A, Dinneen SF. Estimating the cost of type 1 diabetes in Ireland. Diabet Med. 2022;39(5):e14779. doi: 10.1111/ dme.14779.
14. Клинические рекомендации МЗ РФ. Сахарный диабет 1 типа у взрослых. Электронный ресурс. https://cr.minzdrav.gov.ru/previewcr/286_2. Обращение к ресурсу 12.09.2025
15. Клинические рекомендации МЗ РФ. Сахарный диабет 1 типа у детей. Электронный ресурс. https://cr.minzdrav.gov.ru/preview-cr/287_3. Обращение к ресурсу 12.09.2025
16. Galler A, Tittel SR, Baumeister H et al. Worse glycemic control, higher rates of diabetic ketoacidosis, and more hospitalizations in children, adolescents, and young adults with type 1 diabetes and anxiety disorders. Pediatr Diabetes. 2021;22(3):519-528. doi: 10.1111/pedi.13177.
17. Tran-Duy A, Knight J, Palmer AJ et al. A patient-level model to estimate lifetime health outcomes of patients with Type 1 Diabetes. Diabetes Care. 2020;43(8):1741-1749. doi: 10.2337/dc19-2249.
18. Larkin H. New drug delays type 1 diabetes onset JAMA. 2023;329(1):14. doi: 10.1001/jama.2022.23509.
19. O'Donovan AJ, Gorelik S, Nally LM. Shifting the paradigm of type 1 diabetes: a narrative review of disease modifying therapies. Front Endocrinol (Lausanne). 2024;15:1477101. doi: 10.3389/fendo.2024.1477101.
20. Evans-Molina C, Oram RA. Type 1 diabetes presenting in adults: Trends, diagnostic challenges and unique features. Diabetes Obes Metab. 2025; Suppl 6(Suppl 6):57-68. doi: 10.1111/dom.16402.
21. Фармакоэкономика и фармакоэпидемиология – практика приемлемых решений / Ред. В.Б. Герасимов, А.Л. Хохлов, О.И. Карпов. – М.: Медицина; 2005.- 352с.
22. Федеральный проект Российской Федерации «Борьба с сахарным диабетом». Электронный ресурс http://minzdrav.gov.ru/poleznye-resusrsy/natsionalnye-proekty-rossii-prodolzhitelnaya-i-aktivnayazhizn-novye-tehnologii-sberezheniya-zdorovya/struktura-i-klyuchevye-meropriyatiya-novye-tehnologii-sberezheniya-zdorovya/struktura-i-klyuchevye-meropriyatiya-federalnogo-proekta-borba-s-saharnym-diabetom. Обращение к ресурсу 10.08.2025.
23. Единая информационная система в сфере закупок. Электронный ресурc. https://zakupki.gov.ru/epz/main/public/home.html, обращение 10.08.2025
24. Государственный реестр предельных отпускных цен на лекарственные средства http://grls.rosminzdrav.ru, обращение к ресурсу 16.06.2025.
25. Федеральный фонд обязательного медицинского страхования. Министерство здравоохранения Российской Федерации. Совместное письмо от 28.01.2025 Министерства здравоохранения Российской Федерации № 31-2/115 и Федерального фонда ОМС № 00-10-26-2- 06/965. Электронный ресурс: https://www.ffoms.gov.ru/documents/the-orders-oms/, обращение к ресурсу 16.06.2025
26. Постановление Правительства Российской Федерации от 27 декабря 2024 г. № 1940 “О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2025 год и на плановый период 2026 и 2027 годов”. Электронный ресурс http://static.government.ru/media/files/Bii7Xe5H08K5SAKmGfUg5zWzaMfwfSVm.pdf, обращение к ресурсу 16.06.2025
27. Дедов И.И., Шестакова М.В., Викулова О.К. и соавт. Сахарный диабет в Российской Федерации: динамика эпидемиологических показателей по данным Федерального регистра сахарного диабета за период 2010–2022 гг. Сахарный диабет. 2023;26(2):104-123. doi: 10.14341/DM13035.
28. Дедов И.И., Шестакова М.В., Викулова О.К. и соавт. Эпидемиологические характеристики сахарного диабета в Российской Федерации: клинико-статистический анализ по данным Федерального регистра сахарного диабета на 01.01.2021. Сахарный диабет. 2021;24(3):204-221. doi: 10.14341/DM12759.
29. Digitizelt Software. https://www.digitizeit.xyz/.
30. Дедов И.И., Шестакова М.В., Петеркова В.А. и соавт. Сахарный диабет у детей и подростков по данным Федерального регистра Российской Федерации: динамика основных эпидемиологических характеристик за 2013–2016 гг. Сахарный диабет. 2017; 20(6):392- 402. doi: 10.14341/DM9460.
31. Zhang P, Lu J, Jing Y et al. Global epidemiology of diabetic foot ulceration: a systematic review and meta-analysis. Ann Med. 2017;49(2):106- 116. doi: 10.1080/07853890.2016.1231932.
32. Липатов Д.В., Лышканец О.И. Интравитреальная терапия диабетического макулярного отека в России: современное состояние проблемы. Вестник офтальмологии. 2019;135(4):128-139. doi: 10.17116/oftalma2019135041128.
33. Saeed M, Stene LC, Ariansen I et al. Nine-fold higher risk of acute myocardial infarction in subjects with type 1 diabetes compared to controls in Norway 1973-2017. Cardiovasc Diabetol. 2022;21(1):59. doi: 10.1186/s12933-022-01498-5.
34. Hägg S, Thorn LM, Putaala J et al. Groop PH; FinnDiane Study Group. Incidence of stroke according to presence of diabetic nephropathy and severe diabetic retinopathy in patients with type 1 diabetes. Diabetes Care. 2013;36(12):4140-6. doi: 10.2337/dc13-0669.
35. Приказ Минздрава России от 26.10.2023 N577н "Об утверждении стандарта медицинской помощи взрослым при сахарном диабете 1 типа (диагностика и лечение)", электронный ресурс http://publication.pravo.gov.ru/document/0001202312290070?ysclid=mfxuhctfn2402219534, обращение к ресурсу 16.06.2025 accessed 16.062025.
36. Галстян Г.Р., Майоров А.Ю., Мельникова О.Г. и соавт. Клиническая оценка внедрения первой пилотной Российской интегрированной программы комплексного подхода к управлению сахарным диабетом «НОРМА». Сахарный диабет. 2023;26(1):30-38. doi: 10.14341/DM13008
37. Генеральное тарифное соглашение, г. Санкт-Петербург, 2025 г. Электронный ресурс. http://zdrav.spb.ru/ru/for-people/omc/docs001/, обращение к ресурсу 17.06.2025, accessed 17.06.2025.
38. Клинические рекомендации МЗ РФ. “Хроническая болезнь почек”. Электронный ресурс. https://cr.minzdrav.gov.ru/schema/469_2., обращение к ресурсу 01.09.2025, accessed 01.09.2025.
39. Шилов Е.М., Шилова М.М., Румянцева Е.И. и соавт. Нефрологическая служба Российской Федерации, 2023: часть I. Заместительная почечная терапия. Клиническая нефрология. 2024;1:5–14. doi: 10.18565/nephrology.2024.1.5-1.
40. ГНЦ РФ ФГБУ «НМИЦ эндокринологии им. академика И.И. Дедова» Минздрава России. Электронный ресурс. https://www.endocrincentr.ru/pacientam/platnye-medicinskie-uslugi., обращение к ресурсу 01.09.2025, accessed 01.09.2025.
41. Федеральная служба государственной статистики. Электронный ресурс. https://www.rosstat.gov.ru/storage/mediabank/tab1-zpl_03-2025.xlsx, обращение к ресурсу 02.09.2025, accessed 02.09.2025.
42. Фонд России опубликовал данные о среднем размере страховой пенсии. Объясняем.рф Электронный ресурс: https://объясняем.рф/articles/news/sotsfond-rossii-opublikoval-dannye-o-srednem-razmere-strakhovoy-pensii/; Социальный фонд России Электронный ресурс. https://sfr.gov.ru/grazhdanam/invalidam/pensions/strah_pens_inv/, обращение к ресурсу 03.09.2025, accessed 03.09.2025.
43. Варшавский А.Е., Кузнецова М.С. Оценка экономического ущерба при сокращении продолжительности жизни людей в результате основных видов заболеваний. Национальные интересы: приоритеты и безопасность. 2023;19(12):2206-2236.
44. Дедов И.И., Шестакова М.В., Викулова О.К. и соавт. Эпидемиология и ключевые клинико-терапевтические показатели сахарного диабета в Российской Федерации в разрезе стратегических целей Всемирной организации здравоохранения. Сахарный диабет. 2025;28(1):4-17. doi: 10.14341/DM13292.
Об авторах
А. С. КолбинРоссия
Колбин Алексей Сергеевич — д. м. н., профессор, зав. кафедрой клинической фармакологии и доказательной медицины; профессор кафедры фармакологии медицинского факультета
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Г. Р. Галстян
Россия
Галстян Гагик Радикович — член-корр. РАН, д. м. н., профессор, руководитель экспертного центра, зав. отделением диабетической стопы
Москва
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
А. А. Курылев
Россия
Курылев Алексей Александрович — к. м. н., доцент кафедры клинической фармакологии и доказательной медицины
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Ю. Е. Балыкина
Россия
Балыкина Юлия Ефимовна — к. ф-м. н., кафедра процессов управления, факультет прикладной математики
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
М. А. Проскуринс
Россия
Проскурин Максим Александрович — ассистент кафедры математического моделирования энергетических систем, факультет прикладной математики — процессов управления
Санкт-Петербург
Конфликт интересов:
Авторы заявляют об отсутствии конфликта интересов
Рецензия
Для цитирования:
Колбин А.С., Галстян Г.Р., Курылев А.А., Балыкина Ю.Е., Проскуринс М.А. К вопросу о социально-экономическом бремени сахарного диабета 1 типа в Российской Федерации. Качественная клиническая практика. 2025;(3):46-61. https://doi.org/10.37489/2588-0519-2025-3-46-61. EDN: JBXKOX
For citation:
Kolbin A.S., Galstyan G.R., Kurilev A.A., Balykina J.E., Proskurin M.A. On the question for a socio-economic burden of type 1 diabetes in the Russian Federation. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2025;(3):46-61. (In Russ.) https://doi.org/10.37489/2588-0519-2025-3-46-61. EDN: JBXKOX
JATS XML

















































