Перейти к:
Клинико-экономическая характеристика современных схем базис-болюсной инсулинотерапии сахарного диабета 1-го типа у взрослых
https://doi.org/10.37489/2588-0519-2022-1-4-16
Аннотация
Базис-болюсная инсулинотерапия является основой для контроля сахарного диабета 1-го типа (СД 1-го типа). В последние 10–15 лет широкое распространение получили аналоги инсулина, как базальные — инсулин гларгин 100 ЕД/мл (иГла 100), инсулин гларгин 300 ЕД/мл (иГла 300), инсулин детемир (иДет) и инсулин деглудек (иДег), — так и прандиальные (инсулины глулизин (иГлу), аспарт (иАсп), лизпро). Они эффективнее терапии инсулин-изофаном и человеческим растворимым инсулином, имеют сниженный риск гипогликемий, предсказуемый временной интервал наступления действия, удобные способы доставки (шприц-ручки), повышение качества жизни в целом. Целью работы было определить сравнительную экономическую эффективность различных схем базис-болюсной инсулинотерапии СД 1-го типа у взрослых. Материалы и методы. Анализ произведён для пар иГла 300 + иГлу; иГла 100 + иГлу; иДет+иАсп; иДег+иАсп с позиции «государство» на основе моделирования эффекта в течение 5 лет с учётом данных по вероятности осложнений при снижении гликированного гемоглобина (HbA1c) при применении человеческих инсулинов и аналогов инсулина. Учтены прямые медицинские затраты на инсулинотерапию, осложнения заболевания, гипогликемические события, в том числе тяжёлые, требующие госпитализации. Проведён односторонний анализ чувствительности. Результаты. Применение аналогов инсулина для контроля СД 1-го типа имеет экономические преимущества по сравнению с человеческими инсулинами. Прогнозируется, что в течение 6,5 года прямые медицинские расходы на лечение человеческими инсулинами превысят расходы на лечение аналогами в 1,89 раза за счёт меньшей эффективности, большей частоты осложнений и гипогликемий. В наибольшей степени HbA1c и вероятность осложнений снижали иГла 300 + иГлу и иДег+иАсп, они же реже вызывали гипогликемии (частота 35,0 эпизодов/пациент/год), в том числе тяжёлые (0,57 и 0,70 эпизода/пациент/год соответственно), в сравнении с иГла 100 + иГлу и иДет+иАсп (37,8 и 39,9 эпизода/пациент/год и 1,10 и 1,21 эпизода/пациент/год соответственно). В ряду пар аналогов инсулина прямые медицинские расходы распределились в порядке возрастания следующим образом: иГла 300 + иГлу < иГла 100 + иГлу < иДет+иАсп < иДег+иАсп. При этом утилитарная стоимость (ЕД за ЕД) иДег и иГлу была наибольшей среди базальных и прандиальных аналогов соответственно. Заключение. Разработанная модель позволяет прогнозировать развитие осложнений СД 1-го типа в зависимости от выбранной тактики инсулинотерапии и определять затраты. иГла 300 + иГлу имеет экономические преимущества перед иГла 100 + иГлу, иДет+иАсп и иДег+иАсп по контролю СД 1-го типа в течение 5-летнего горизонта.
Ключевые слова
Для цитирования:
Колбин А.С., Курылёв А.А., Балыкина Ю.Е., Проскурин М.А. Клинико-экономическая характеристика современных схем базис-болюсной инсулинотерапии сахарного диабета 1-го типа у взрослых. Качественная клиническая практика. 2022;(1):4-16. https://doi.org/10.37489/2588-0519-2022-1-4-16
For citation:
Kolbin A.S., Kurilev A.A., Balikina Y.E., Proskurin M.A. The clinical-economic characteristic of current basis-bolus insulin therapy schemes in diabetes mellitus type 1 in adults. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2022;(1):4-16. (In Russ.) https://doi.org/10.37489/2588-0519-2022-1-4-16
Сахарный диабет 1-го типа (СД 1-го типа) является одним из наиболее распространённых хронических аутоиммунных заболеваний, возникающим чаще всего в детском возрасте [1]. Заболевание характеризуется разрушением бета-клеток, приводящим к снижению / полному прекращению секреции инсулина, нарушению углеводного обмена и необходимости пожизненного введения инсулина извне. Как известно, базис-болюсная инсулинотерапия составляет основу контроля СД 1-го типа [2]. В последние 10–15 лет широкое распространение получили аналоги инсулина, как базальные — инсулин гларгин 100 ЕД/мл (иГла 100) и инсулин гларгин 300 ЕД/мл (иГла 300) (невзаимозаменяемые), инсулин детемир (иДет) и инсулин деглудек (иДег) 100 ЕД/мл и 200 ЕД/мл, — так и прандиальные — инсулины глулизин (иГлу), аспарт (иАсп), лизпро. Они имеют несомненные преимущества перед инсулин изофаном и человеческими растворимыми инсулинами, как клинические, так и потребительские [3]. К клиническим следует отнести прежде всего более эффективный контроль СД 1-го типа со сниженным риском гипогликемий, предсказуемый временной интервал наступления действия, удобные способы доставки (шприц-ручки), повышение качества жизни в целом [4][5]. Базальные аналоги вводятся, как правило, один раз в день, однако базальный аналог первого поколения инсулин детемир может вводиться и два раза в день, исходя из потребности пациента. Контроль СД 1-го типа при применении инсулина детемир эффективнее в случае двукратного его введения в сутки, чем однократного (в сравнении с инсулином НПХ) [6].
Аналоги инсулина, перечисленные выше, входят в Перечень жизненно необходимых и важнейших лекарственных препаратов (Перечень ЖНВЛП) [7]. Эффективный контроль СД 1-го типа, оценённый по динамике нормализации показателя гликированного гемоглобина (HbA1c), может предупредить/замедлить прогрессирование тяжёлых осложнений, среди которых диабетическая нефропатия, ретинопатия, катаракта, диабетическая невропатия, сердечно сосудистые осложнения и др. [8]. Безусловно, эти препараты стоят дороже человеческих инсулинов, если подходить с утилитарными мерками, рассматривая затраты за единицу продукции. Вместе с тем расходы на лечение оправданы снижением риска тяжёлых гипогликемий, повышением степени контроля заболевания и качества жизни больных, что демонстрирует многолетний опыт применения инсулина гларгин [9]. На качество жизни оказывает существенное влияние не только тяжёлая, но и симптоматическая гипогликемия, особенно у тех больных, у кого ранее уже были подобные эпизоды [10]. Как следствие, пациенты могут самостоятельно снижать дозы инсулина, что не способствует контролю заболевания. При применении аналогов инсулина таких проблем для пациента становится намного меньше — лучше контроль, эффективнее дозирование, поддержание уровня глюкозы на целевом уровне [11].
Социально-экономическое бремя СД 1-го типа существенно для многих стран, прежде всего за счёт быстро развивающихся осложнений, требующих дорогостоящей коррекции, и снижения производительности труда вследствие инвалидизации [12]. Наиболее дорогостоящими являются диабетическая нефропатия вследствие стоимости программного гемодиализа [13]. Уже в 2017 г. отмечалось, что в Российской Федерации наблюдается тенденция к снижению числа больных с выраженной декомпенсацией СД 1-го типа и смертности, по данным Федерального регистра сахарного диабета [14]. Такая положительная динамика может быть обусловлена более широким использованием современных аналогов инсулина, которые применяются практически у всех больных детей и подростков, а также у подавляющего большинства взрослых пациентов СД 1-го типа.
Несмотря на явные успехи в контроле рассматриваемого заболевания, следует отметить, что в нынешних известных эпидемиологических обстоятельствах, когда участились случаи дебюта заболевания на фоне коронавирусной инфекции, требуется повышение внимания не только к диагностике, но и к контролю СД 1-го типа [15]. Можно считать установленным фактом, что у больных СД 1-го типа при выраженной декомпенсации (HbA1c 10,0 % и выше) риск смерти при заражении коронавирусом достоверно выше, чем у тех, у кого заболевание под контролем (HbA1c 6,5–7,0 %) (отношение шансов 2,23 ДИ: 1,3–3,3; p<0,0001) [16]. Пациенты СД 1-го типа с высоким уровнем HbA1c достоверно чаще госпитализировались в реанимационные отделения в связи с более тяжёлым течением инфекционного процесса [17].
Всё вышеизложенное требует рассмотрения вопроса о более эффективном контроле СД 1-го типа с помощью современных средств для базис-болюсной инсулинотерапии — аналогов инсулина. Актуальным, безусловно, является экономический аспект применения у взрослых больных, что и явилось целью данного сравнительного анализа.
Материалы и методы / Material and methods
Анализ произведён для пар инсулин гларгин 100 ЕД/мл + инсулин глулизин; инсулин гларгин 300 ЕД/мл + инсулин глулизин; инсулин детемир + инсулин аспарт; инсулин деглудек 100 ЕД/мл + инсулин аспарт с позиции «государство» в рамках Программы государственных гарантий оказания бесплатной медицинской помощи гражданам Российской Федерации (ПГГ) [18]. Для получения результатов осуществлялось моделирование клинико-экономических данных следующим образом.
На первом этапе для оценки эффективности базис-болюсной терапии СД 1-го типа был проведён анализ исследования по контролю СД 1-го типа и его осложнений (англ. — Diabetes Control and Complications Trial (DCCT)) [19]. Целью данного исследования было определить, насколько эффективная инсулинотерапия влияет на развитие микрои макрососудистых осложнений. Выводами исследования DCCT стало то, что достижение целевых значений HbA1c отражает факт снижения частоты развития осложнений, что позволяет оценить связь между степенью снижения HbA1c и уменьшением частоты осложнений СД 1-го типа [20]. Для анализа частоты осложнений также использованы данные по развитию нефропатии, нейропатии и кардиоваскулярных осложнений [21][22].
В табл. 1 приведены частоты развития осложнений СД 1-го типа (по исследованию DCCT), расчётное снижение доли пациентов или количества событий в год при снижении уровня HbA1c на 1 % от исходного.
Таблица 1
Частота развития осложнений сахарного диабета 1-го типа, по данным исследования DCCT
Table 1
Frequency of DM1T complications based on DCCT data

Примечания: ОИМ — острый инфаркт миокарда; ОНМК — острое нарушение мозгового кровообращения; ХПН — хроническая почечная недостаточность.
Notes: ОИМ — AMI — acute myocardial infarction; ONMK — stroke; HPN — renal insufficiency.
Таким образом, на основании данных исследования DCCT была построена модель, в которой снижение уровня HbA1c «трансформируется» в снижение частоты возникновения осложнений СД 1-го типа, а для кардиологических событий — в количество случаев, которых удалось избежать по сравнению со стандартной терапией.
В основу модели было положено приведённое отношение изменения прироста числа случаев осложнений в группах интенсифицированной (аналоги инсулина) и стандартной (человеческие инсулины) инсулинотерапии к изменению значения HbA1c, по данным исследования DCCT, рассчитанное по формуле:
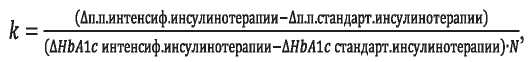
где N — период 6,5 года, согласно исследованию DCCT;
Δn.n. — разница в процентных пунктах между изменением показателя в начале и конце периода наблюдения, согласно исследованию DCCT.
При этом частота осложнений рассчитывается по формуле:
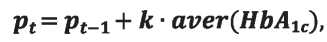
где 𝑝𝑡 — частота отдельного осложнения в период времени;
𝑎𝑣𝑒𝑟(HbA1c) — среднее значение HbA1c, указанное в табл. 1.
Итоговое отношение «Прирост в год при снижении гликированного гемоглобина на 1 %» для каждого осложнения указано в табл. 1.
Учитывая разницу тарифов в разных субъектах РФ, стоимость стационарного лечения рассчитывали согласно Приложению 2 для федеральных медицинских организаций к Программе государственных гарантий оказания медицинской помощи на 2022 год [18] и методическим рекомендациям ФФОМС [23] по формуле:
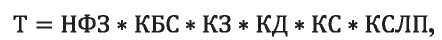
где Т — стоимость одного случая госпитализации в стационар (тариф);
НФЗ — норматив финансовых затрат;
КБС — коэффициент приведения среднего норматива финансовых затрат на единицу объёма предоставления медицинской помощи, принимающий значение 0,41 — для стационара и 0,52 — для дневного стационара;
КЗ — коэффициент затратоёмкости;
КД — коэффициент дифференциации (1,672 для г. Москвы);
КС — коэффициент специфики оказания медицинской помощи (1,4 — при значении коэффициента относительной затратоёмкости, равном 2 и более; 1,0 — при значении коэффициента относительной затратоёмкости менее 2);
КСЛП — коэффициент сложности лечения пациента в зависимости от особенностей оказания медицинской помощи.
Учитывая, что коэффициент сложности лечения пациента определяется в каждом конкретном случае лечения, было принято допущение, что при расчёте стоимости госпитализации этот коэффициент равен 1 (единице).
Расчёт стоимости лечения осложнений СД 1-го типа приведён в табл. 2.
Таблица 2
Стоимость осложнений сахарного диабета 1-го типа
Table 2
Direct cost of DM1T complications
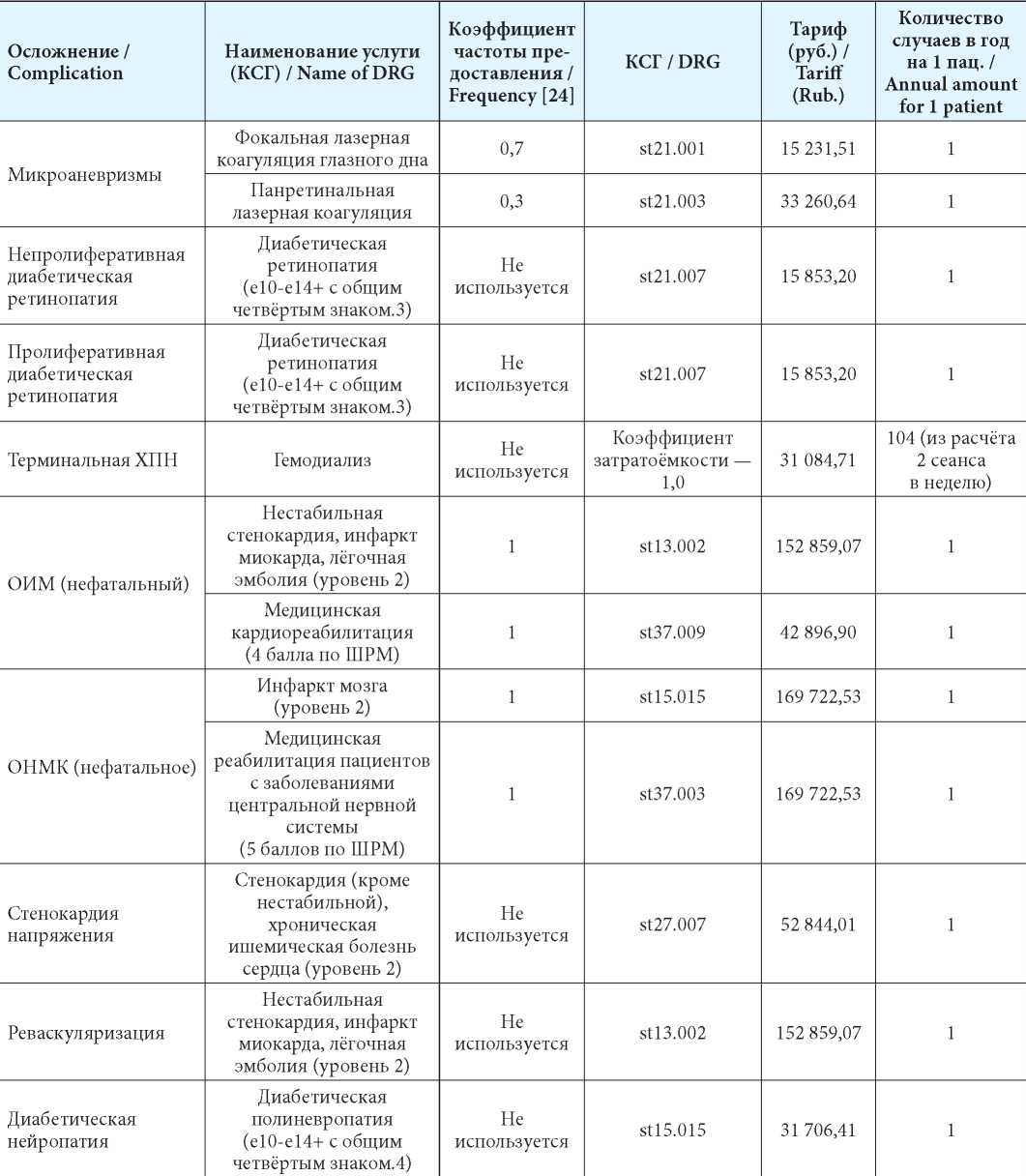
Примечания: КСГ — клинико-статистическая группа; ХПН — хроническая почечная недостаточность; ОИМ — острый инфаркт миокарда; ОНМК — острое нарушение мозгового кровообращения.
Notes: DRG — drug related group; HPN — renal insuffi ciency; ОИМ — AMI — acute myocardial infarction; ONMK — stroke.
Стоимость аналогов инсулина взята из Государственного реестра предельных отпускных цен [25]. Определённую сложность представляет расчёт сопоставимых доз. С учётом отсутствия значимых различий в эффектах прандиальных аналогов инсулина были приняты для анализа рекомендованные суточные дозы из Стандарта [26]. Они составляют 51 ЕД в сутки. Для базальных аналогов инсулина применён разработанный подход эквипотентности дозировок, т. е. дозировок инсулинов, которые могут обеспечить равный гипогликемизирующий эффект в релевантных группах больных [27]. С этой точки зрения за основу взяты данные исследования Lane W и соавт., согласно которому дозы инсулина гларгин 100 ЕД и инсулина деглудек были 41 ЕД и 37 ЕД в сутки [28]. Эквипотентные дозировки инсулина гларгин 300 ЕД/мл инсулину гларгин 100 ЕД/мл взяты из исследования [29]. Дозировки инсулина гларгин 300 ЕД мл в группе пациентов, получавших его утром, составили 0,49 ЕД/кг/сутки при средней массе тела к концу исследования 82,4 кг, а, следовательно, средняя доза инсулина гларгин 300 ЕД/мл будет равна 40,4 ЕД/сут. В то же время дозировки инсулина гларгин 100 ЕД/мл в такой же группе были 0,45 ЕД/кг/сут., при средней массе тела 82,8 кг средняя суточная доза составит 37,4 ЕД. Соотношение дозировок инсулин гларгин 300 ЕД/мл и гларгин 100 ЕД/мл составило 1,08. Поэтому нами для расчётов определена доза инсулина гларгин 300 ЕД/мл в 44,3 ЕД/сут. (доза инсулина гларгин 100 ЕД/мл в 41 ЕД х 1,08). Таким же образом рассчитаны эквипотентные дозы инсулина детемир по сравнительному исследованию с инсулином деглудек [30]. Отношение суточных доз инсулин детемир / инсулин деглудек составило 1,22 (0,44 ЕД/кг и 0,36 ЕД/кг соответственно). Исходя из этого соотношения дозировка инсулина детемир для настоящего анализа составила 46,2 ЕД/сут. (табл. 3). Это выше, чем эквипотентная доза для инсулина гларгин 100 ЕД/мл почти на 13 %, что корреспондирует с данными метаанализа и свидетельствует о правильности выбранного подхода к определению суточных доз [31].
Таблица 3
Стоимость инсулинотерапии
Table 3
Cost of insulins

Примечание: ГРЛС — Государственный реестр предельных отпускных цен производителя.
Notes: SKU — stock keeping unit; GRLS — Govt register of maximal manufacturer’s prices.
Нетяжёлая гипогликемия не требует вызова скорой помощи или госпитализации пациента и купируется употреблением в пищу продуктов с высоким содержанием глюкозы. Однако в исследовании Brod M et al. было показано, что после нетяжёлой гипогликемии пациентам требовалось в среднем 5,6 дополнительной тест-полоски для определения уровня глюкозы в крови [32]. C учётом стоимости одной тест-полоски 19,02 руб. дополнительные затраты, связанные с эпизодом гипогликемии, составляют в среднем 106,51 руб. на один эпизод нетяжёлой гипогликемии. Тяжёлая гипогликемия требует оказания экстренной медицинской помощи. Согласно ПГГ, стоимость вызова скорой медицинской помощи за счёт средств ОМС составляет 2 884,7 руб. [18]. С учётом стоимости стационарного лечения тяжёлого гипогликемического синдрома по КСГ st35.002 (Сахарный диабет, взрослые (уровень 2)) затраты на купирование одного случая тяжёлой гипогликемии составляют 51 095,70 руб.
В исследовании DCCT выживаемость пациентов через 6,5 года наблюдения составила 99 %. При оценке частоты кардиоваскулярных осложнений было выявлено, что снижение HbA1c на 1 % в год сопровождалось снижением числа смертей от кардиоваскулярных причин с частотой 0,07. По этой причине в настоящем исследовании было сделано допущение о том, что эффективность сравниваемых стратегий инсулинотерапии признаётся равной по параметру «смертность от кардиоваскулярных осложнений и динамики осложнений». Вследствие этого методом клинико-экономического анализа был избран метод минимизации затрат [33].
Для проверки полученных результатов был применён односторонний анализ чувствительности.
Результаты / Results
Сравнение стоимости осложнений СД 1-го типа при так называемом стандартном (человеческие инсулины) и интенсифицированном, под которым нами понимается терапия аналогами инсулина, режимах инсулинотерапии для группы из 100 пациентов за 6,5 года наблюдения приведено в табл. 4.
Таблица 4
Прямые медицинские расходы на осложнения сахарного диабета первого типа в группе из 100 пациентов за 6,5 года наблюдения
Table 4
Direct medical cost of DM1T complications in 100 patients group during 6.5 years

Примечания: * Стандартная инсулинотерапия — человеческие инсулины, интенсифицированная инсулинотерапия — аналоги инсулина; ХПН — хроническая почечная недостаточность; ОИМ — острый инфаркт миокарда; ОНМК — острое нарушение мозгового кровообращения.
Notes: * Standard — human insulins, intensifi ed insulin therapy — insulin analogs; HPN — renal insuffi ciency; ОИМ — AMI — acute myocardial infarction; ONMK — stroke.
Как видно исходя из данных, представленных в табл. 3, за 6,5 года разница в затратах на лечение осложнений сахарного диабета 1-го типа в группе из 100 пациентов составила 7 379 935,60 руб. в пользу современных методов инсулинотерапии (с применением аналогов инсулина). Затраты на терапию осложнений при интенсифицированной инсулинотерапии были в среднем на 11 353,70 руб./пац./год ниже по сравнению со стандартной инсулинотерапией (человеческими инсулинами). Полученные результаты показывают экономическую выгоду применения аналогов инсулина в качестве средств контроля СД 1-го типа.
За нулевую гипотезу наличия осложнений у больного СД 1-го типа приняты результаты исследования DCCT. На основании построенной модели с учётом эффективности рассматриваемых режимов базис-болюсной инсулинотерапии были получены следующие результаты (табл. 5). Гипогликемические эпизоды для инсулина гларгин 300 ЕД/мл и инсулина гларгин 100 ЕД/мл рассчитаны на основании данных метаанализа [34]. Как и следовало ожидать, частота гипогликемий, как симптоматических, так и тяжёлых, при применении инсулина гларгин 100 ЕД/мл была выше, чем для инсулина гларгин 300 ЕД/мл и инсулина деглудек, что отразилось и в экономических результатах. Таким образом, подтверждается, что инсулин гларгин 300 ЕД/мл невзаимозаменяем с инсулином гларгин 100 ЕД/мл и должен рассматриваться самостоятельно. Наилучшую динамику HbA1c на основании модели продемонстрировали схемы с инсулином гларгин 300 ЕД/мл и инсулином деглудек. Схема с применением инсулина детемир и инсулина аспарт была несколько менее действенна с точки зрения снижения показателя HbA1c и имела тенденцию к большей частоте тяжёлых гипогликемических событий среди всех рассмотренных комбинаций.
Таблица 5
Динамика гликированного гемоглобина и частота гипогликемий для сравниваемых режимов базис-болюсной инсулинотерапии
Table 5
Glycated hemoglobin dynamic and complication frequency for basis-bolus schemes of insulin therapy

Note: INN — international nonproprietary name.
Исходя из имеющихся данных об изменении числа осложнений СД 1-го типа в зависимости от динамики HbA1c (см. табл. 1) и смоделированных значений изменений уровня HbA1c в зависимости от рассматриваемого режима базис болюсной инсулинотерапии получены данные изменений числа этих осложнений по годам (табл. 6).
Таблица 6
Динамика числа осложнений (моделирование)
Table 6
Complications dynamic (modelling)

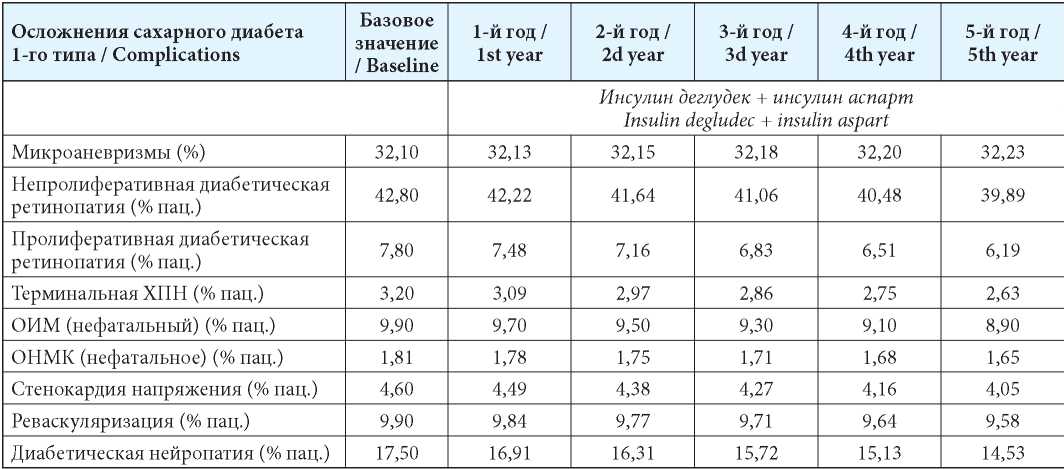
Примечания: ХПН — хроническая почечная недостаточность; ОИМ — острый инфаркт миокарда; ОНМК — острое нарушение мозгового кровообращения.
Notes: HPN — renal insufficiency; ОИМ — AMI — acute myocardial infarction; ONMK — stroke.
Лучшие клинические результаты находят отражение и в экономических выкладках: за счёт уменьшения числа осложнений удаётся добиться рационального использования бюджетных средств (табл. 7). Допущением расчётов, безусловно, является неизменная дозировка препаратов по годам, которая в реальных практических условиях может иметь известные изменения, связанные как с течением заболевания, так и с поведением пациента. Тем не менее данный анализ свидетельствует о том, что прямые затраты на СД 1-го типа у взрослых в отечественных условиях практически не различаются, несмотря на разную утилитарную стоимость аналогов инсулина (единица за единицу активности). Если рассматривать только расходы на инсулинотерапию, то наибольшей стоимостью обладает схема инсулин деглудек + инсулин аспарт, однако расходы на осложнения вследствие бОльшей эффективности и меньшей частоты гипогликемий будут меньше, чем при использовании схем инсулин гларгин 100 ЕД/мл + инсулин глулизин и инсулин детемир + инсулин аспарт (табл. 7). Исходя из общего анализа данных в пределах 5-летнего горизонта некоторые преимущества по прямым расходам имеет схема инсулин гларгин 300 ЕД/мл + инсулин глулизин (табл. 8). Возможно, что разница в пределах 6 тыс. руб. на одного пациента между схемами инсулин гларгин 300 ЕД/мл + инсулин глулизин и инсулин гларгин 100 ЕД/мл + инсулин глулизин не такая значительная. Тем не менее если эту разницу аппроксимировать на число больных, то монетарные преимущества первой схемы становятся очевидными. К тому же нельзя сбрасывать со счетов бóльшую безопасность применения инсулина гларгин 300 ЕД/мл в сравнении с инсулином гларгин 100 ЕД/мл, более длительное его действие, повышение приверженности больных при его применении.
Таблица 7
Прямые медицинские затраты при использовании рассматриваемых режимов базис-болюсной инсулинотерапии
Table 7
Direct medical costs of basis-bolus schemes of insulin therapy
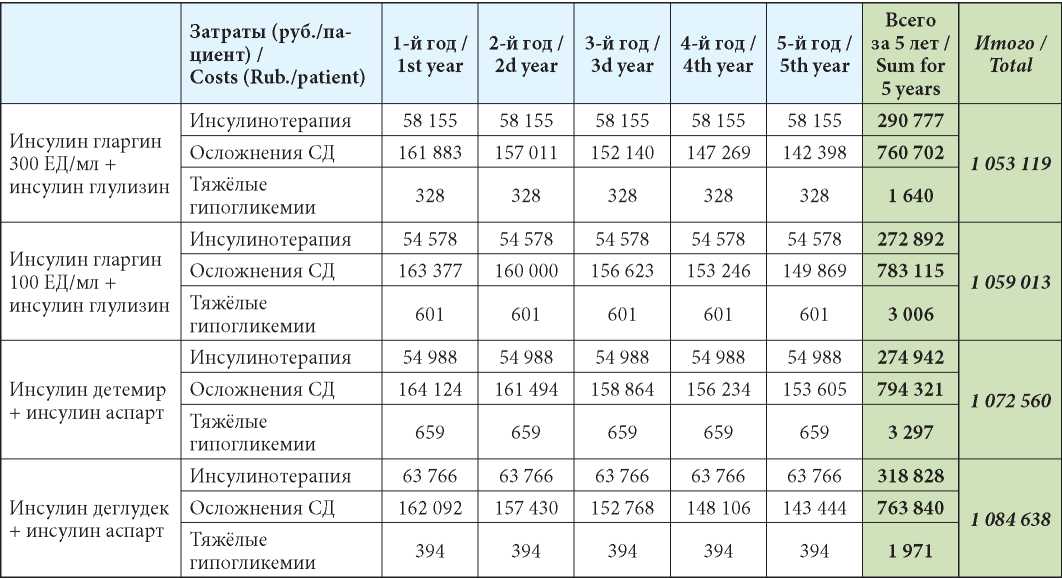
Таблица 8
Сравнение прямых медицинских затрат (руб./пациент) различных режимов базис-болюсной инсулинотерапии
Table 8
Comparison of direct medical cost (Rub./patient) for diff erent schemes of insulin therapy

Условные обозначения: зелёная ячейка — преимущества в прямых затратах; красная ячейка — превышение в прямых затратах.
Notes: green box — advantages in direct cost; red box — exceeding in direct cost.
Анализ чувствительности, проведённый при изменении стоимости наименее затратных схем базисболюсной инсулинотерапии — инсулин гларгин 300 ЕД/мл + инсулин глулизин и инсулин гларгин 100 ЕД/мл + инсулин глулизин, — показал устойчивость полученных результатов.
При проведении анализа чувствительности тысячу раз менялась стоимость наименее затратных схем инсулинотерапии. При каждом изменении рассчитывались итоговые затраты по каждой схеме. В случае, если в большинстве изменений результаты сравнения затрат были сопоставимы с результатами основного сценария, считалось, что полученные результаты основного сценария устойчивы к изменению стоимости наименее затратных схем инсулинотерапии.
Выводы / Conclusions
1. Разработанная модель позволяет осуществлять прогнозирование частоты развития осложнений сахарного диабета 1-го типа. На её основе получен вывод об экономических преимуществах применения аналогов инсулина перед человеческими инсулинами по контролю СД 1-го типа у взрослых.
2. При расчёте затрат на различные режимы инсулинотерапии более 70 % прямых медицинских затрат составляют затраты на лечение осложнений сахарного диабета 1-го типа.
3. Наиболее экономически обоснованной базис-болюсной терапией при СД 1-го типа является комбинация инсулин гларгин 300 ЕД/мл + инсулин глулизин, т. к. она характеризуется наименьшими прямыми медицинскими затратами в течение 5 лет в сравнении с режимами инсулин гларгин 100 ЕД/мл + инсулин глулизин, инсулин деглудек + инсулин аспарт и инсулин детемир + инсулин аспарт.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
ADDITIONAL INFORMATION
Конфликт интересов. Работа выполнена при поддержке АО «Санофи Россия», получены независимые результаты, проверенные многократными анализами чувствительности.
Conflict of interests. JSC “Sanofi Russia” has sponsored of this analysis, independent results were received, numerous analyzes of sensitivity have confirmed results.
Участие авторов. Колбин А. С. — концепция исследования, редактирование статьи; Курылёв А. А. — литературный поиск, сбор и анализ материала, написание статьи; Балыкина Ю. Е., Проскурин М. А. — математическое моделирование.
Participation of authors. Kolbin AS — the concept of research, editing the article; Kurylev AA — literary search, collection and analysis of material, writing the article; Balykina YuE, Proskurin MA — mathematical modeling.
Список литературы
1. Klein KR, Buse JB. Th e trials and tribulations of determining HbA(1c) targets for diabetes mellitus. Nat Rev Endocrinol. 2020;16(12):717–30. doi:10.1038/s41574-020-00425-6
2. Дедов И. И., Шестакова М. В., Майоров А. Ю. и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. 9-й выпуск. Сахарный диабет. 2019;22(S1):1–144. doi:10.14341/DM221S1
3. Бирюкова Е. В. Эффективный и безопасный контроль гликемии с помощью инсулина глулизин. Сахарный диабет. 2011;14(4):46–50. doi:10.14341/2072-0351-5816
4. Almeida P, Silva T, Acurcio F et al. Quality of life of patients with type 1 diabetes mellitus using insulin analog glargine compared with nph insulin: a systematic review and policy implications. Patient. 2018;11(4):377–89. doi:10.1007/s40271-017-0291-3
5. Misra S, Mathieu C. Are newer insulin analogues better for people with Type 1 diabetes? Diabet Med. 2020;37(4):522–31. doi:10.1111/dme.13891
6. Bain S, Feher M, Fisher M et al. A review of the NG17 recommendations for the use of basal insulin in type 1 diabetes. Diabet Med. 2020;37(2):219–28. doi:10.1111/dme.14180
7. Распоряжение Правительства Российской Федерации от 12 октября 2019 г. № 2406-р. [Govt Order October 12, 2019, #2406-p. (In Russ).]. Доступно по: http://www.consultant.ru/document/cons_doc_LAW_335635/f62ee45faefd8e2a11d6d88941ac66824f848bc2/. Обращение к ресурсу 09.01.2022.
8. Avgerinos I, Manolopoulos A, Michailidis T et al. Comparative efficacy and safety of glucose-lowering drugs as adjunctive therapy for adults with type 1 diabetes: A systematic review and network meta-analysis. Diabetes Obes Metab. 2021;23(3):822–31. doi:10.1111/dom.14291
9. Marra LP, Araújo VE, Silva TB et al. Clinical Effectiveness and safety of analog glargine in Type 1 Diabetes: A Systematic and Meta-Analysis. Diabetes Ther. 2016;7(2):241–58. doi:10.1007/s13300-016-0166-y
10. Rossi MC, Nicolucci A, Ozzello A et al. HYPOS-1 Study Group of AMD. Impact of severe and symptomatic hypoglycemia on quality of life and fear of hypoglycemia in type 1 and type 2 diabetes. Results of the Hypos-1 observational study. Nutr Metab Cardiovasc Dis. 2019;29(7):736–43. doi:10.1016/j.numecd.2019.04.009
11. Mathieu C, Gillard P, Benhalima K. Insulin analogues in type 1 diabetes mellitus: getting better all the time. Nat Rev Endocrinol. 2017;13(7):385–99. doi:10.1038/nrendo.2017.39
12. Sussman M, Jennifer J, Haller MJ et al. Estimated lifetime economic burden of Type 1 Diabetes. Diabetes Technol Ther. 2020;22(2):121–30. doi:10.1089/dia.2019.0398
13. Вишневский К. А., Земченков А. Ю., Герасимчук Р. П., Румянцев А. Ш., Смирнов А. В., Парцерняк С. А., Марютин П. В. Фармакоэкономика лечения МКН–ХБП: обзор литературы. Нефрология. 2018;22(1):38–51. doi:10.24884/1561-6274-2018-22-1-38-51
14. Дедов И. И., Шестакова М. В., Викулова О. К. Эпидемиология сахарного диабета в Российской Федерации: клинико-статистический анализ по данным Федерального регистра сахарного диабета. Сахарный диабет. 2017;20(1):13–41. doi:10.14341/DM8664
15. Boddu SK, Aurangabadkar G, Kuchay MS. New onset diabetes, type 1 diabetes and COVID-19. Diabetes Metab Syndr. 2020;14(6):2211–7. doi:10.1016/j.dsx.2020.11.012
16. Holman N, Knighton P, Kar P et al. Risk factors for COVID-19-related mortality in people with type 1 and type 2 diabetes in England: a populationbased cohort study. Lancet Diabetes Endocrinol. 2020;8(10):823–33. doi:10.1016/S2213-8587(20)30271-0
17. Rawshani A, Kjölhede EA, Rawshani A et al. Severe COVID-19 in people with type 1 and type 2 diabetes in Sweden: A nationwide retrospective cohort study. Lancet Reg Health Eur. 2021;4:100–5. doi:10.1016/j.lanepe.2021.100105
18. Постановление Правительства РФ от 28 декабря 2021 года № 2505 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2022 год и на плановый период 2023 и 2024 годов». Доступно по: http://static.government.ru/media/files/de3NXxmFdnBk5LLok0KHjVaKd7aw67Ul.pdf. Обращение к ресурсу 09.01.2022.
19. Diabetes Control and Complications Trial (DCCT)/Epidemiology of Diabetes Interventions and Complications (EDIC) Study Research Group. Intensive Diabetes Treatment and Cardiovascular Outcomes in Type 1 Diabetes: The DCCT/EDIC Study 30-Year Follow-up. Diabetes Care. 2016;39(5):686–93. doi:10.2337/dc15-1990
20. Nathan DM, DCCT/EDIC Research Group. The diabetes control and complications trial/epidemiology of diabetes interventions and complications study at 30 years: overview. Diabetes Care. 2014;37(1):9–16. doi:10.2337/dc13-2112
21. Molitch ME, Gao X, Bebu I et al. Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications (DCCT/EDIC) Research Group. Early Glomerular Hyperfiltration and Long-Term Kidney Outcomes in Type 1 Diabetes: The DCCT/EDIC Experience. Clin J Am Soc Nephrol. 2019;14(6):854–61. doi:10.2215/CJN.14831218
22. Braffett BH, Gubitosi-Klug RA, Albers JW et al. DCCT/EDIC Research Group. Risk Factors for Diabetic Peripheral Neuropathy and Cardiovascular Autonomic Neuropathy in the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications (DCCT/EDIC) Study. Diabetes. 2020;69(5):1000–10. doi:10.2337/db19-1046
23. Министерство здравоохранения Российской Федерации, Федеральный фонд обязательного медицинского страхования. Методические рекомендации по способам оплаты медицинской помощи за счёт средств ОМС. Москва, 2020. Доступно по: www.ffoms.gov.ru/upload/iblock/e10/e100830c786400232b841cec2865e44d.pdf. Обращение к ресурсу 09.01.2022.
24. Министерство здравоохранения Российской Федерации. Приказ от 24 декабря 2012 года № 1492н «Об утверждении стандарта первичной медико-санитарной помощи при диабетической ретинопатии и диабетическом макулярном отеке». Доступно по: https://minzdrav.gov.ru/documents/8374-prikaz-ministerstva-zdravoohraneniyarossiyskoy-federatsii-ot-24-dekabrya-2012-g-1492n-ob-utverzhdenii-standartapervichnoy-mediko-sanitarnoy-pomoschi-pri-diabeticheskoy-retinopatii-idiabeticheskom-makulyarnom-oteke. Обращение к ресурсу 09.01.2022.
25. Государственный реестр предельных отпускных цен производителей. Доступно по: http://grls.rosminzdrav.ru. Обращение к ресурсу 10.01.2022.
26. Приказ Минздрава Российской Федерации от 01.10.2020 г. № 1053н «Об утверждении стандартов медицинской помощи взрослым при сахарном диабете 1 типа». Доступно по: https://rg.ru/2021/01/15/minzdravprikaz1053-site-dok.html. Обращение к ресурсу 12.01.2022.
27. Дьяков И. Н., Зырянов С. К. Фармакоэкономическое сравнение фиксированной комбинации инсулина гларгин и ликсисенатида с «семейством» инсулина деглудек при сахарном диабете 2 типа. Качественная клиническая практика. 2020;(5):4–14. doi:10.37489/2588-0519-2020-5-4-14
28. Lane W, Bailey TS, Gerety G et al. Effect of Insulin Degludec vs Insulin Glargine U100 on hypoglycemia in patients with Type 1 Diabetes The SWITCH 1 Randomized Clinical Trial. JAMA. 2017;318(1):33–44. doi:10.1001/jama.2017.7115
29. Home PD, Bergenstal RM, Bolli GB et al. New Insulin Glargine 300 Units/mL versus Glargine 100 Units/mL in people with Type 1 Diabetes: A Randomized, Phase 3a, Open-Label Clinical Trial (EDITION 4). Diabetes Care. 2015;38(12):2217–25. doi:10.2337/dc15-0249
30. Davies M, Sasaki T, Gross JL et al. Comparison of insulin degludec with insulin detemir in type 1 diabetes: a 1-year treat-to-target trial. Diabetes Obes Metab. 2016;18(1):96–9. doi:10.1111/dom.12573
31. Silva TBC, Almeida P, Araújo VE et al. Effectiveness and safety of insulin glargine versus detemir analysis in patients with type 1 diabetes: systematic review and meta-analysis. Ther Adv Endocrinol Metab. 2018;9(8):241–54. doi:10.1177/2042018818781414
32. Brod M, Christensen T, Thomsen TL, Bushnell DM. The impact of nonsevere hypoglycemic events on work productivity and diabetes management. Value Health. 2011;14(5):665–71. doi:10.1016/j.jval.2011.02.001
33. Фармакоэкономика и фармакоэпидемиология — практика приемлемых решений / ред. В. Б. Герасимов, А. Л. Хохлов, О. И. Карпов. — М.: Медицина, 2005. — 352 с.
34. Diez-Fernandez A, Cavero-Redondo I, Moreno-Fernandez J et al. Effectiveness of insulin glargine U-300 versus insulin glargine U-100 on nocturnal hypoglycemia and glycemic control in type 1 and type 2 diabetes: a systematic review and meta-analysis. Acta Diabetol. 2019;56(3):355–64. doi:10.1007/s00592-018-1258-0
Об авторах
А. С. КолбинРоссия
Колбин Алексей Сергеевич - д. м. н., профессор, заведующий кафедрой клинической фармакологии и доказательной медицины, ФГБОУ ВО ПСПбГМУ им. И. П. Павлова Минздрава России; профессор кафедры фармакологии медицинского факультета, Санкт-Петербургский государственный университет
SPIN-код: 7966-0845
Санкт-Петербург
А. А. Курылёв
Россия
Курылёв Алексей Александрович - ассистент кафедры клинической фармакологии и доказательной медицины
SPIN-код: 4470-7845
Санкт-Петербург
Ю. Е. Балыкина
Россия
Балыкина Юлия Ефимовна - к. ф.-м. н., кафедра процессов управления, факультет прикладной математики
Санкт-Петербург
М. А. Проскурин
Россия
Проскурин Максим Александрович - ассистент кафедры математического моделирования энергетических систем, факультет прикладной математики — процессов управления
SPIN-код: 7406-2352
Санкт-Петербург
Рецензия
Для цитирования:
Колбин А.С., Курылёв А.А., Балыкина Ю.Е., Проскурин М.А. Клинико-экономическая характеристика современных схем базис-болюсной инсулинотерапии сахарного диабета 1-го типа у взрослых. Качественная клиническая практика. 2022;(1):4-16. https://doi.org/10.37489/2588-0519-2022-1-4-16
For citation:
Kolbin A.S., Kurilev A.A., Balikina Y.E., Proskurin M.A. The clinical-economic characteristic of current basis-bolus insulin therapy schemes in diabetes mellitus type 1 in adults. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2022;(1):4-16. (In Russ.) https://doi.org/10.37489/2588-0519-2022-1-4-16

















































