Перейти к:
Прагматические клинические исследования
https://doi.org/10.37489/2588-0519-2020-3-52-60
Аннотация
Прагматические исследования позволяют объединить преимущества наблюдательного исследования в реальной клинической практике с научной строгостью рандомизированного клинического исследования (РКИ) и тем самым дать более эффективные ответы на вопросы реальной клинической практики.
Цель. Оценка различий в проведении классических РКИ и прагматических клинических исследований (ПКИ), а также анализ особенностей, касающихся их проведения на разных этапах.
Методология. Проведён анализ ряда публикаций в период с 1999 по 2017 гг. на предмет выявления данных, посвящённых ПКИ.
Результаты. В проведении классических РКИ и ПКИ имеются существенные различия. Прежде всего, в ПКИ используют более гибкие критерии включения и отличается подход к выбору центра исследования. Также процедура получения информированного согласия имеет существенные отличия от таковой при классическом РКИ; предложены альтернативные варианты, однако единый подход пока не выработан. При проведении ПКИ требуются минимальные вмешательства монитора в рутинную медицинскую практику, что, однако, может привести к нарушению сбора отчётности. Вариантом решения может стать удалённый сбор данных.
Выводы. ПКИ представляют собой огромный потенциал для исследования эффективности лекарственных препаратов в условиях реальной клинической практики. Однако, несмотря на значительное увеличение количества таких исследований, всё ещё существует достаточное количество моментов, требующих урегулирования.
Ключевые слова
Для цитирования:
Шевченко О.Р., Колбин А.С. Прагматические клинические исследования. Качественная клиническая практика. 2020;(3):52-60. https://doi.org/10.37489/2588-0519-2020-3-52-60
For citation:
Shevchenko O.R., Kolbin A.S. Pragmatic clinical trials. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2020;(3):52-60. (In Russ.) https://doi.org/10.37489/2588-0519-2020-3-52-60
Актуальность
Рандомизированные клинические исследования (РКИ) проводят с середины прошлого века, и их роль в современной медицине сложно переоценить. Основываясь на данных классического РКИ, под которым подразумевается двойное слепое рандомизированное плацебо-контролируемое исследование, можно судить о действенности (англ. efficacy) лекарственного препарата (ЛП). Данный вид исследований чаще всего используют при проведении предрегистраци-онных интервенционных клинических исследований [1]. Однако, даже если данные, полученные в ходе качественно проведённого РКИ, валидны, это не гарантирует получения такого же результата у пациентов, не соответствующих субъектам, подобранным по строгим критериям для участия в исследовании. В связи с этим, существует всё больше запросов на получение информации об эффективности ЛП в условиях реальной клинической практики (англ. Real-World Data, RWD).
Одно из определений RWD — «данные, относящиеся к системе здравоохранения, которые собирают из различных источников вне рамок предре-гистрационных рандомизированных клинических исследований» [2].
После анализа таких данных получают доказательства реального мира (англ. Real-World Evidence, RWE), с получением данных об эффективности (англ. effectiveness) [3].
В медицинском сообществе сложилось мнение, что основным источником данных RWD являются наблюдательные исследования [2, 4]. Как классическое РКИ, так и наблюдательные исследования имеют ограничения в предоставлении данных о сравнительной эффективности ЛП.
Недавнее метаэпидемиологическое исследование показало, что после проведённого РКИ можно получить совершенно разные ответы на одни и те же клинические вопросы в результате рутинного сбора данных о состоянии здоровья, что, несмотря на трудности в устранении статистических погрешностей, может привести к переоценке эффекта лечения [5]. Также при проведении РКИ минусом является исследование ограниченных групп населения в строго подобранных и контролируемых условиях, оптимизированных для демонстрации действия ЛП [6].
В случае с наблюдательными исследованиями нельзя исключить наличие систематических ошибок (англ. bias), особенно, касающихся несопоставимости между группами пациентов [5].
Необходимо отметить, что в настоящий момент огромное количество данных о состоянии здоровья пациентов хранится на компьютерах, мобильных устройствах и других гаджетах. Эти данные могли бы быть полезны, чтобы лучше спланировать проведение клинических исследований.
Многими экспертами в качестве дополнительного источника данных о RWD предлагается рассматривать прагматические клинические исследования (ПКИ, англ. pragmatic clinical trials), которые позволяют объединить преимущества наблюдательного исследования в реальной клинической практике с научной строгостью рандомизированного клинического исследования, и тем самым более точно ответить на вопросы реальной клинической практики.
Цель: анализ особенностей проведения прагматических клинических исследования.
Методология
Был проведён систематический анализ данных литературы в период с 1967 по 2019 гг. на предмет выявления информации, посвящённой ПКИ. В ходе проведения поискового анализа использовали следующие критерии включения и исключения.
Критерии включения: в анализ вошли публикации, в которых описывали исследования по эффективности, сравнительной эффективности (наблюдательные исследования, прагматические клинические исследования).
Критерии исключения: в анализ не вошли клинические исследования, посвящённые обсуждению действенности и сравнительной действенности.
Ключевые слова поиска: клинические исследования; прагматические клинические исследования; реальная клиническая практика; исследования сравнительной эффективности.
Результаты
История. Впервые прагматические клинические исследования были предложены и описаны Schwartz D. и Lellouch J. в 1967 году [7]. В этой статье авторы представили два сценария испытаний по борьбе с раком, в которых исследовали лекарственный препарат, повышающий чувствительность к радиотерапии. Предположив, что ЛП следует вводить на протяжении 30 дней до радиотерапии, группы сравнения можно было сформировать двумя способами, которые представлены на рис. 1.
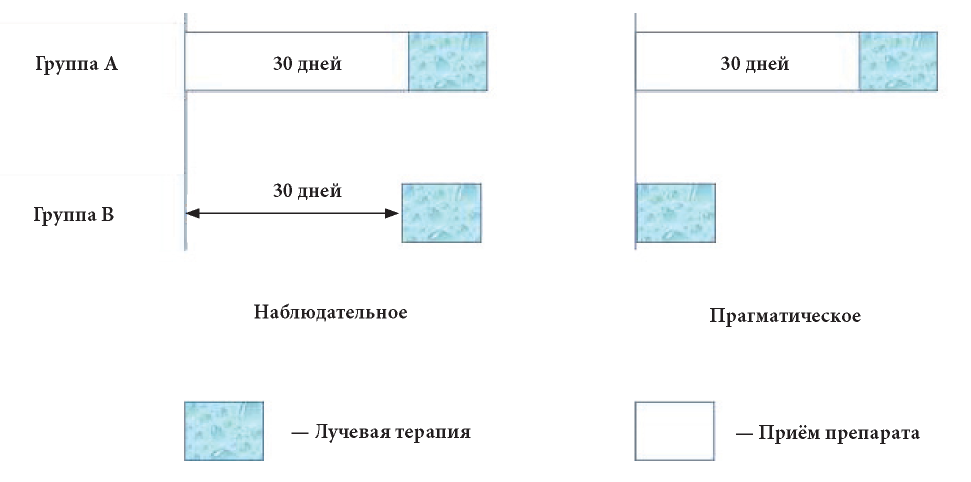
Рис. 1. Наблюдательный и прагматический подход в исследованиях [4]
Как видно из данных, представленных на рис. 1, чтобы при наблюдательном исследовании лучевая терапия проводилась в одно и то же время в каждой группе, в группе сравнения (Группа Б) лучевой терапии предшествует «пустой» период в 30 дней (приём препарата и другие вмешательства не осуществляются). Во втором случае (прагматическое исследование) лучевая терапия Группы Б могла быть начата одновременно с приёмом лекарственного препарата Группой А. Ни один из этих вариантов процедур нельзя было назвать «лучшим» по отношению к другому. Первый (наблюдательное исследование) позволял сравнивать две группы, которые похожи с точки зрения лучевой терапии и которые отличались только наличием или отсутствием ЛП. Была проведена оценка сенсибилизирующего действия лекарственного препарата. Вторая процедура (прагматическое исследование) позволила сравнить две процедуры в тех условиях, в которых они наиболее вероятно будут применяться на практике. Таким образом, это два абсолютно разных подхода к исследованию ЛП.
CONSORT. По мере роста количества клинических исследований также возросла необходимость обеспечения чёткого представления результатов. Для достижения этой цели были созданы Единые стандарты представления результатов исследований (англ. Consolidated Standards of Reporting Trials, CONSORT) и выпущен контрольный лист CONSORT, состоящий из 22 пунктов. В 2008 году было выпущено расширение заявления CONSORT для прагматических клинических исследований, которое не изменило основные пункты контрольного листа, однако внесло дополнения в 8 из них [8]. Расширения затронули такие пункты, как: исходные данные, участники исследования, вмешательства, результаты, размер выборки, ослепление, набор участников и обобщение результатов. Для каждого из восьми пунктов представлены стандартный текст CONSORT и дополнительные указания, пример хорошей отчётности по данному пункту и объяснение проблем. Важно отметить, что эти предложения следует рассматривать как дополнение к общим указаниям в основном пояснительном документе CONSORT и, при необходимости, к другим указаниям CONSORT. Эти расширения представлены вместе с иллюстративными примерами отчётности и объяснением каждого расширения.
Колесо PRECIS-2. При планировании проведения исследования сравнительной эффективности существующей методологии или лекарственного препарата следует сделать выбор в пользу прагматического или наблюдательного подхода, поскольку они представляют собой две противоположные стороны одного континуума. С этой целью в 2005—2008 гг. команда из 25 международных экспертов и методистов разработала инструмент PRECIS (англ. Pragmatic-Explanatory Continuum Indicator Summary) [9]. Далее первоначальная версия была усовершенствована, чтобы на этапе разработки исследований выбрать наиболее верный подход в соответствии с планируемой целью. Так, разработчиками было представлено «колесо» PRECIS-2 (рис. 2).
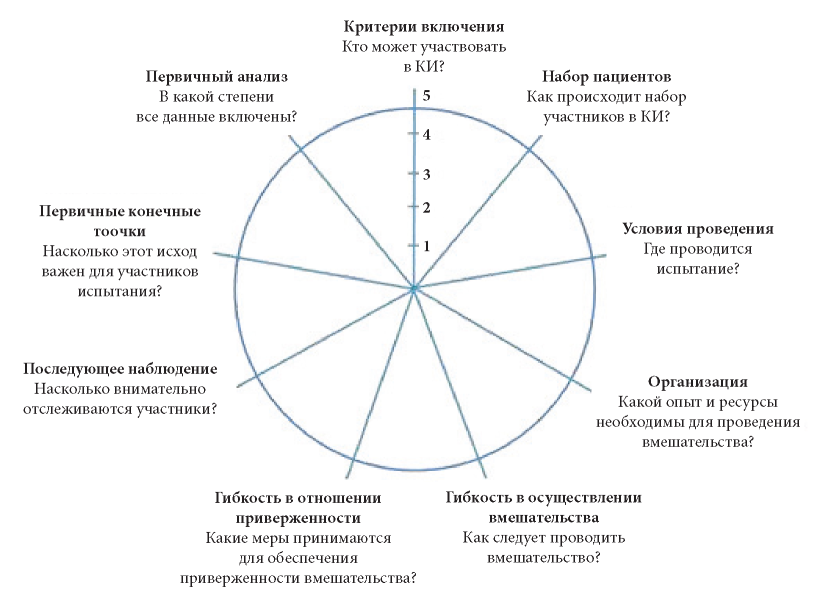
Рис. 2. Модель (колесо) PRECIS-2 [10]
Как видно из данных, представленных на рис. 2, представлен инструмент, который поможет выбрать наиболее соответствующий целям исследования подход. Модель (колесо) PRECIS-2 имеет 9 пунктов, каждый из которых оценивается по пятибалльной шкале, где 1 — «очень наблюдательные», идеальные условия, а 5 — «очень прагматичные условия», соответствующие реальной клинической практике. Целью «очень прагматичного» подхода в данном случае считается максимальное применение вмешательства для обычной помощи в реальной клинической практике и его эффективность, в то время как «очень наблюдательный» подход демонстрирует эффект вмешательства с помощью ожидаемого механизма, однако вопросу о том, будет ли этот результат достигнут в реальных условиях, уделяется минимальное внимание. К примеру, при выборе центра проведения исследования обычные стационары, осуществляющие рутинную медицинскую деятельность, будут соответствовать 5 баллам (прагматичный подход), в то время как специализированные для проведения исследований центры наберут 1 балл. Таким образом, используя это колесо решений, исследователям и клиницистам будет легче понять, соответствуют ли проектные решения их предполагаемому назначению.
Отличия в проведении ПКИ от классического РКИ. В табл. 1 суммированы и представлены основные отличия классического РКИ от прагматического.
Таблица 1
Отличия классического рандомизированного клинического исследования от прагматического клинического исследования
Характеристика | Классическое рандомизированное клиническое исследование | Прагматическое клиническое исследование |
|---|---|---|
Условия проведения | Исследовательский центр | Медицинское учреждение |
Набор пациентов | По строгим критериям | В условиях реальной клинической практики |
Протокол исследования | Строгий | Гибкий |
Критерии включения | Узкие | Широкие |
Рандомизация | + | + |
Опыт врачей в проведении исследований | Обязателен | Не обязателен |
Информированное согласие | Обязательно, стандартная утверждённая форма | Возможно использовать упрощённую форму |
Сбор данных о нежелательных реакциях | Стандартная форма отчётности | Различные источники, форма отчётности гибкая |
При проведении ПКИ и РКИ есть существенные различия в методологии. В первую очередь, в ПКИ исследование осуществляется квалифицированными врачами, которые, однако, могут не иметь опыта в клинических исследованиях. При этом исследуется обширная группа пациентов, многие из которых не попали бы в РКИ в связи со строгими критериями включения. Таким образом, эти исследования могут помочь выяснить эффективность ЛП, например, у пожилых пациентов.
Несмотря на очевидные преимущества в получении реальных данных при проведении ПКИ, существуют определённые ограничения, которые необходимо разрешить.
Выбор центра исследования и протокола. Одним из серьёзных моментов при планировании ПКИ является выбор центра. Так, пациенты, которые регистрируются в одном центре, где планируется исследование, могут параллельно получать помощь и наблюдаться в других медицинских организациях, включая стационары, специализированные учреждения и амбулаторное звено. Это поднимает вопрос о необходимости качественного сбора всех соответствующих источников данных для получения полноценной информации о состоянии здоровья пациента [11]. При планировании ПКИ необходимым является участие гетерогенных центров, чтобы в исследовании приняли участие различные группы пациентов, и результаты были более представительны. Ещё одним важным вопросом до начала исследования является разработка протокола с учётом рутинной клинической практики, чтобы минимизировать вмешательства в ход рутинного лечебного процесса для наибольшей достоверности данных. Решить эту проблему можно путём привлечения врачей и персонала на ранней стадии разработки протокола [12].
Включение пациентов в исследование. Для включения пациента в классическое РКИ существуют строгие критерии отбора. Однако эти пациенты могут быть несопоставимы с пациентами из «реального мира», у которых присутствуют коморбидные патологии, тяжёлое течение заболевания, а также различные факторы риска [13]. С целью получения данных об эффекте исследуемого ЛП на более широкой популяции, в ПКИ используют более мягкие критерии включения. Количество критериев исключения желательно свести к минимуму. Однако, как и в других исследованиях, пациенты с абсолютными противопоказаниями не включаются в исследование. Традиционно возникают сложности с участием уязвимой группы населения. Однако принадлежность к таковой не должна являться критерием исключения. С учётом факта исследования уже зарегистрированного лекарственного препарата в ПКИ допускают участие таких пациентов с условием предоставления дополнительных мер защиты [14].
Уязвимые группы традиционно исключаются из предрегистрационных клинических исследований, поскольку они в меньшей степени способны защищать свои собственные интересы. Тем не менее, систематическое исключение из ПКИ препятствует нашему пониманию реальных преимуществ и вреда лекарственных препаратов, используемых этими группами.
Принадлежность к уязвимому населению сама по себе не должна быть критерием исключения из ПКИ, чтобы обеспечить равный доступ к знаниям, полученным в результате исследований. Предоставление этим группам возможности участвовать в ПКИ с помощью новых вмешательств даёт дополнительную выгоду от доступа к потенциально выгодному лечению. В настоящее время поощряется ответственное включение уязвимых лиц в ПКИ, если дополнительная защита обеспечивается там, где это считается необходимым, исходя из ожидаемых рисков, последствий и характеристик населения [14][15].
Рандомизация. Значительным отличием ПКИ от классического РКИ является и процедура рандомизации. Распределение пациентов в ПКИ осуществляется лечащим врачом (по возрастной группе, социальным признакам и так далее), а пациент обладает информацией о том, какой лекарственный препарат он принимает, или какое вмешательство осуществляется. Связанные с лечением процедуры исследования в ПКИ не должны менять рутинную медицинскую практику, поэтому решения о выборе дозировки ЛП, совместном вмешательстве и лечении нежелательных явлений оставляют на усмотрение лечащего врача [16, ][17]. Плацебо и другие методы ослепления пациентов и врачей для назначенной группы лечения, как правило, в ПКИ не используются, поскольку знание применяемого вмешательства, а также ожидания или изменения поведения, связанные с этими знаниями, являются частью эффекта лечения в реальной жизни. Кроме того, любые меры, принимаемые для содействия соблюдению режима лечения, должны отражать рутинную медицинскую практику [10][17].
Дизайн, где пациенты не имеют возможности выбрать предпочтительное вмешательство, часто рассматривается как барьер для участия в испытаниях [18], поэтому были предложены модификации процесса рандомизации. Одной из таких стал дизайн Зелена (предложен статистиком Высшей школы здравоохранения Гарварда Марвином Зеленом). В этой схеме пациенты рандомизируются либо в группу лечения, либо в контрольную группу прежде, чем дать информированное согласие. Поскольку группа, к которой относится данный пациент, известна, согласие может быть получено условно. Другим методом выступает кластерная рандомизация, предусматривающая назначение одинакового вмешательства определённой группе участников.
Информированное согласие. Одним из пунктов, ограничивающих участие пациента в ПКИ, является обширная и длительная процедура информированного согласия. При планировании таких исследований необходимо учитывать ограниченное количество визитов пациента в центр, что делает трудным проведение традиционной процедуры в условиях реальной медицинской практики. Также, в связи с ограниченным временем на приём пациента врачу представляется затруднительным длительное информирование пациента. Вышеперечисленное может привести к меньшему числу включённых пациентов в планируемое исследование, и менее репрезентативной выборке [19]. Учитывая это, был предложен ряд альтернатив для традиционного информированного согласия при проведении ПКИ, в которых сравниваются доказавшие свою действенность методы [20].
Интегрированное согласие. Модель предполагает обсуждение с пациентом предлагаемой терапии, существующих альтернатив, использование рандомизации, а также потенциальный вред и преимущества сравниваемого лечения [21]. Согласие пациента может быть получено устно или письменно. Врач документирует беседу и её результаты в электронную медицинскую карту (ЭМК).
Таргетированное согласие. Такая форма предлагается для сведения к минимуму вмешательства в реальную медицинскую практику при сравнении известных методов лечения [22]. Пациенту предлагается письменная форма согласия с указанием следующих данных: процедура и продолжительность исследования, инструкции по приёму ЛП, доступность исследуемого лечения для пациента вне рамок исследования, меры конфиденциальности, контактная информация и заявление об отказе от участия в исследовании в любое время без последствий. Разница с интегрированным согласием заключается в отсутствии информации о рандомизации [23].
Освещаемый подход. В этом случае используются общие уведомления, размещаемые на видных местах, информирующие пациентов о том, что они могут участвовать в сравнительных исследованиях эффективности со стандартными известными вмешательствами. Далее пациент сам может выразить желание об участии без явной процедуры письменного согласия, с учётом наличия минимальных рисков и информирования пациентов о возможном проведении в структуре здравоохранения интегрированных в практику исследований [24].
Отказ от согласия. В этом случае участники не проинформированы об исследовании и не принимают активного решения относительно участия. Теоретически такой вариант возможен для тех ПКИ, в которых все виды лечения, предлагаемые в исследовании, могут быть предложены за пределами испытания без специального информированного согласия, при этом лечение не связано с более чем минимальным дополнительным риском по сравнению с любой из альтернатив [25].
Отслеживание нежелательных лекарственных реакций. В ПКИ количество визитов пациента в центр и структурированный сбор данных сведены к минимуму, с целью минимизации вмешательства в рутинную медицинскую практику. Порядок отчётности о нежелательных явлениях (НЯ) и нежелательных лекарственных реакциях (НР) может оказать сильное вмешательство в этот процесс. В случае с прагматическими, порядок сбора отчётности может нарушаться, вследствие редкого посещения пациентов исследовательского центра. Также возникшая НР может привести к госпитализации пациента в другую клинику или обращению к другому специалисту, не связанному с исследовательским центром [26]. Поскольку в ПКИ задействованы врачи, которые могут не иметь опыта участия в исследованиях, у них может не быть опыта заполнения отчётности о НЯ, а также у них может быть недостаточная квалификация, чтобы связать возникновение НЯ с приёмом ЛП [27]. Решением в данном случае может стать применение ЭМК, однако данные системы должны быть валидированы для использования в исследовании [28]. Изменениям подвержен и традиционный подход к мониторингу клинического исследования. С учётом более широких критериев включения, число пациентов с рисками возрастает, однако частые визиты монитора нарушают рутинный медицинский процесс. Также мониторы могут не иметь полного доступа к ЭМК, что затруднит сбор данных. Вариантами решения данной проблемы может стать удалённый сбор данных, что избавит от необходимости регулярного посещения исследовательского центра [29]. Помимо этого, на этапе разработки протокола конкретного ПКИ требуется решить, какие данные и как часто будут необходимы для регулярной отчётности, а также каким образом обеспечить доступ к этим данным.
Преимущества и недостатки прагматических клинических исследований показаны в табл. 2.
Таблица 2
Преимущества и недостатки прагматических клинических исследований
Преимущества | Недостатки |
|---|---|
Исследование вмешательства в реальной клинической практике. Это приводит к более достоверному исследованию эффективности вмешательства. | Затруднена процедура мониторинга. Для минимального вмешательства в рутинный медицинский процесс требуется ограничение визитов мониторов в медицинские центры, что может привести к нарушению отчётности, ошибкам в ходе исследования. |
Широкие критерии включения. В ПКИ принимают участие люди, которые получают медицинскую помощь в обычных клиниках, таким образом, участие могут принять пациенты, которые бы не могли попасть в классическое РКИ в связи со строгими критериями отбора (например пожилые пациенты, представители уязвимых групп населения). | Ограниченное число запланированных визитов. Поскольку количество визитов не является строго определённым, отслеживание состояния здоровья пациента может усложниться. Пациенты, участвующие в исследовании, могут оказаться в отделении неотложной помощи или другой больнице, которые находятся вне рамок исследования. Об этом и любых связанных с ним событиях может не сообщаться врачу пациента. |
Использование интегрированных систем для сбора информации (электронные устройства, приложения, электронная медицинская карта). Наличие огромных электронных баз данных о состоянии здоровья пациентов представляет собой масштабный интерес для изучения. В ПКИ становится возможным получать и обрабатывать эту информацию. | Трудности в сборе данных о нежелательных реакциях. Врачи, принимающие участие в ПКИ, зачастую не имеют опыта участия в исследованиях, не знают нюансы традиционной отчётности о нежелательных реакциях, что может затруднить сбор данных о безопасности. |
Отсутствие ослепления. В классическом РКИ процедура двойного ослепления исключает наличие ошибок при исследовании действенности ЛП. Однако на пострегистра-ционном этапе как пациенты, так и лечащий врач будут обладать исчерпывающей информацией о принимаемом ЛП, поэтому ослепление в данном случае усложняло бы процедуру сбора и обработки информации. |
|
Изменённая процедура рандомизации. В ПКИ рандомизацию осуществляет лечащий врач. Рандомизация осуществляется по возрастным группам. Изменённая процедура помогает оценить насколько вмешательство будет эффективно у конкретной возрастной категории. |
|
Изменённая форма информированного согласия. Долгая процедура ознакомления и подписания информированного согласия в ограниченном режиме рутинной медицинской практики может привести к отказу от участия лечащих врачей и пациентов в исследовании. Поэтому предложенные традиционной процедуре альтернативы необходимы для проведения ПКИ, чтобы охватить наибольшее число пациентов. |
|
Пример проведённого прагматического клинического исследования
В качестве примера успешно проведённого ПКИ в реальной клинической практике можно привести исследование STOPCRC (англ. Strategies and Opportunities to Stop Colon Cancer in Priority Populations; Стратегии и возможности в остановке роста рака толстой кишки в приоритетных группах населения) [30]. Это партнёрство между двумя научно-исследовательскими учреждениями и сетью клиник социальной сети для содействия скринингу ко лорект а льного рака среди групп населения, обслуживаемых этими клиниками (люди с низким уровнем образования, низким доходом, низким доступом к медицинскому обслуживанию, недавние иммигранты или латиноамериканцы). В исследовании приняли участие 26 клиник и более 60 тыс. участников, из которых проанализированы данные 41193 человек. В исследовании оценивались два клинических подхода к повышению частоты скрининга колоректального рака среди отобранных пациентов, возраста, которые не соответствуют рекомендациям по скринингу колоректального рака. В качестве первой оцениваемой системы выступала встроенная автоматизированная электронная медицинская карта (ЭМК) для рассылки наборов фекальных иммунохимических тестов (FIT). Вторым подходом являлось использование более интенсивной программы, состоящей из набора FIT по почте, а также лингвистических и культурных вмешательств, проводимых на уровне клиники. Третья группа клиник использовала стандартный подход при скрининге колоректального рака (обычная медицинская помощь).
В результате, оба вмешательства привели к более высоким показателям тестирования на колоректальный рак, чем в обычной клинике, демонстрируя эффективность встроенного ЭМК вмешательства для скрининга колоректального рака. Результаты показали высокую степень охвата отправляемого по почте компонента. Через 6 месяцев от начала исследования частота прохождения фекального теста была выше в клиниках, использующих ЭМК и рассылку по почте, по сравнению с клиникой обычной медицинской помощи.
Проекты прагматических исследований в настоящее время
В настоящее время в мире ведутся крупные ПКИ. В качестве примера можно привести исследование PREVENTABLE под руководством университета Дьюка (Северная Каролина, США), которое является одним из наиболее крупных ПКИ на сегодняшний день [31]. Целью исследователей является оценка эффективности статинов у пациентов в возрасте 75 лет и старше. Немногие исследования статинов в группах первичной профилактики включали пожилых людей. Также это первое исследование статинов, первичным конечным исходом которого не являются сердечно-сосудистые заболевания. Исследователи будут изучать, могут ли статины увеличить продолжительность жизни, а именно здоровые годы жизни без возникновения сердечно-сосудистых заболеваний. Вторичной конечной точкой будут являться сердечно-сосудистые события, а также умеренные когнитивные нарушения. В исследовании будут задействованы все элементы, соответствующие характеристикам ПКИ, а именно:
- привлечение потенциальных участников во время скрининга и набора персонала с использованием информационных видеороликов, групповых дискуссий с участниками исследования и платформы электронного согласия;
- сопоставление данных ЭМК с другими формами последующего наблюдения, включая звонки и личные визиты для когнитивной и функциональной оценки, чтобы обеспечить полный сбор результатов;
- упрощение снабжения ЛП путём доставки непосредственно пациентам.
В качестве другого масштабного примера можно привести исследование Heartline. Оно посвящено изучению того, как повседневные технологии, такие как iPhone и Apple Watch, могут обеспечить раннее обнаружение мерцательной аритмии, являющейся ведущей причиной инсульта [32]. В исследовании примут участие до 180 000 пациентов. Используя новое приложение для здоровья сердца от Johnson & Johnson в сочетании с уведомлениями Apple Watch о нерегулярном сердечном ритме и приложением ЭКГ, исследование HEARTLINE будет стремиться выяснить, может ли эта технология ускорить диагностику фибрилляции предсердий и улучшить результаты, включая профилактику инсульта, а также оценить влияние программы соблюдения приёма ЛП. Исследование будет проводиться только в США и разрабатывается как прагматическое рандомизированное контролируемое исследование для лиц в возрасте 65 лет и старше.
Российские реалии
Несмотря на значительный рост количества ПКИ в современном мире, такой тенденции пока не наблюдается в России. Следует отметить, что до появления систематизированной информации о всех нюансах проведения такого типа исследований, развитие ПКИ не представлялось возможным, поэтому только в последнее десятилетие наблюдается существенный интерес и рост. В связи с этим выбор исследователей, в том числе российских, мог склоняться в сторону наблюдательных исследований, в то время как прагматичный подход представлялся более целесообразным.
Помимо этого, для проведения такого рода исследований требуется урегулирование этического вопроса. Поскольку единая модель информированного согласия при проведении ПКИ ещё не найдена, то это может являться одним из препятствий для активного распространения ПКИ в России.
Ещё одним важным моментом является необходимость активного использования электронных ресурсов для сбора медицинских данных пациента и валидированных ЭМК. Однако это возможно не во всех регионах РФ, что также может тормозить проведение исследований.
Тем не менее, очевидные преимущества ПКИ в рамках исследований сравнительной эффективности и урегулирование спорных моментов, касающихся их проведения, несомненно будут способствовать их росту в России.
Заключение
Таким образом, прагматические клинические исследования представляют собой огромный потенциал для исследования эффективности ЛП в условиях реальной клинической практики. Потенциал для демонстрации таких эффектов во многом зависит от готовности пациентов и лечащих врачей участвовать в исследованиях этого типа, а также от способности поддерживать рутинную медицинскую практику (насколько это возможно) в течение всего периода. В связи с этим, ограничение визитов монитора в центр требует создания механизма, позволяющего мониторам получать удалённый доступ ко всем необходимым данным.
Отказ от традиционной процедуры информированного согласия может привести к более репрезентативной выборке, однако имеет этические нюансы, которые необходимо обсуждать в каждом конкретном случае.
Какой бы подход ни использовался для сбора данных о безопасности и мониторинга ПКИ он, вероятно, будет «нестандартным», и поэтому потребует ранних и подробных обсуждений с Этическим комитетом и регуляторными органами.
Список литературы
1. Управление клиническими исследованиями / под общ. ред. Белоусова Д. Ю., Зырянова С. К., Колбина А. С. — 1-е изд. — М.: Буки Веди: Издательство ОКИ, 2017. — 676 с.: ил.
2. FDA. Framework for FDA’s real-world evidence program. 2018. [cited 2020 Jul 25]. Available from: https://www.fda.gov/media/120060/download
3. Cochrane AL. Effectiveness and efficiency: random reflection on health services. — London: Nuffield Provincial Hospitals Trust. 1972. [cited 2020 Jul 25]. Available from: https://www.nuffieldtrust.org.uk/files/2017-01/effectiveness-and-efficiency-web-final.pdf DOI: 10.1016/S0033-3506(73)80082-4
4. Wang X, et al. Identification and mapping of worldwide sources of generic real-world data. Pharmacoepidemiol Drug Saf. 2019;28(7):899-905. DOI: 10.1002/pds.4782
5. Hemkens LG, Contopoulos-Ioannidis DG, Ioannidis JP. Agreement of treatment effects for mortality from routinely collected data and subsequent randomized trials: meta-epidemiological survey. BMJ. 2016;352:i493. DOI: 10.1136/bmj.i493
6. Zuidgeest MGP, Goetz I, Groenwold RHH, et al. Series: Pragmatic trials and real world evidence: Paper 1. Introduction. Journal of Clinical Epidemiology. 2017;88:7-13. DOI:10.1016/j.jclinepi.2016.12.023
7. Schwartz D, Lellouch J. Explanatory and Pragmatic Attitudes in Therapeutical Trials. J. Chron. Dis. 1967;20:637-648.
8. Zwarenstein M, Treweek S, Gagnier JJ, et al. Improving the reporting of pragmatic trials: an extension of the CONSORT statement. BMJ. 2008;337;a2390. DOI:10.1136/bmj.a2390
9. Thorpe KE, Zwarenstein M, Oxman AD, et al. A pragmatic-explanatory continuum indicator summary (PRECIS): a tool to help trial designers. J Clin Epidemiol. 2009;62(5):464-75. DOI: 10.1016/j.jclinepi.2008.12.011
10. Loudon K, Treweek S, Sullivan F, et al. The PRECIS-2 tool: designing trials that are fit for purpose. BMJ. 2015;350:h2147. DOI: 10.1136/bmj.h2147
11. Worsley SD, Rengerink KO, Irving EA, et al. Series: Pragmatic Trials and Real World Evidence: Paper 2. Setting, Sites, and Investigator Selection. Journal of Clinical Epidemiology. 2017;88:14-20. DOI: 10.1016/j.jclinepi.2017.05.003
12. Donovan JL, Paramasivan S, de Salis I, et al. Clear obstacles and hidden challenges: understanding recruiter perspectives in six pragmatic randomised controlled trials. Trials. 2014; 15:5 [cited 2020 Jul 25]. Available from: https://trialsjournal.biomedcentral.com/track/pdf/10.1186/1745-6215-15-5
13. Kennedy-Martin T, Curtis S, Faries D, et al. A literature review on the representativeness of randomized controlled trial samples and implications for the external validity of trial results. Trials. 2015;16:495. DOI: 10.1186/s13063-015-1023-4
14. Welch MJ, Larry RC, Miller JE, et al. The ethics and regulatory landscape of including vulnerable populations in pragmatic clinical trials. Clinical trials. 2015;12:503-510. DOI: 10.1177/1740774515597701
15. Council for International Organizations of Medical Sciences. International Ethical Guidelines for Biomedical Research Involving Human Subjects. CIOMS, Geneva, Switzerland, 2002 [cited 2020 Jul 25]. Available at: https://cioms.ch/wp-content/uploads/2017/01/WEB-CIOMS-EthicalGuidelines.pdf
16. Schwartz D, Lellouch J. Explanatory and pragmatic attitudes in therapeutical trials. J Clin Epidemiol. 2009;62(5):499-505. DOI: 10.1016/j.jclinepi.2009.01.012
17. Zuidgeest MGP, Welsing PMJ, G JMW van Thiel, et al. Series: Pragmatic trials and real world evidence: Paper 5. Usual care and real life comparators. Journal of Clinical Epidemiology. 2017;90;92-98. DOI: 10.1016/j.jclinepi.2017.07.001
18. Ross S, Grant A, Counsell CE, et al. Barriers to participation in randomised controlled trials: a systematic review. J Clin Epidemiol. 1999;52(12):1143-1156. DOI: 10.1016/S0895-4356(99)00141-9
19. T-P van Staa, Goldacre B, Gulliford M, et al. Pragmatic randomised trials using routine electronic health records: putting them to the test. BMJ. 2012;344:e55. DOI: 10.1136/bmj.e55
20. McKinney RE, Beskow LM, Ford DE. Use of altered informed consent in pragmatic clinical research. Clin Trials. 2015;12(5):494-502. DOI:10.1177/1740774515597688
21. Kim SYH, Miller FG. Informed consent for pragmatic trials — the integrated consent model. N Engl J Med. 2014;370(8):769-772. DOI: 10.1056/NEJMhle1312508
22. Wendler D. “Targeted” Consent for Pragmatic Clinical Trials. JGIM. 2015;30;679-682. DOI: 10.1007/s11606-014-3169-2
23. Kalkman S, GJMW van Thiel, Zuidgeest M, et al. Series: Pragmatic trials and real world evidence: Paper 4. Informed consent. Journal of clinical epidemiology. 2017;89:181-187. DOI: 10.1016/j.jclinepi.2017.03.019
24. Faden R, Kass N, Whicher D, et al. Ethics and informed consent for comparative effectiveness research with prospective electronic clinical data. Med Care. 2013;51(8 Suppl 3):S53-S57. DOI: 10.1097/MLR.0b013e31829b1e4b
25. Truog RD, Robinson W, Randolph A, et al. Is informed consent always necessary for randomized, controlled trials? N Engl J Med. 1999;340:804-807. DOI: 10.1056/NEJM199903113401013
26. Irving E et al. Series: Pragmatic trials and real world evidence: Paper 7. Safety, quality and monitoring. Journal of clinical epidemiology. 2017;91;6-12. DOI: 10.1016/j.jclinepi.2017.05.004
27. JAMA Deputy Editor Edward Livingston, MD, discusses Pragmatic Trials: Practical Answers to «Real-world» Questions with Harold C. Sox, MD, of PCORI [cited 2020 Jul 25]. Available from: https://edhub.ama-assn.org/jn-learning/audio-player/18519479?utm_source=fbpage&utm_medium=social_jama&utm_term=3448260363&utm_campaign=article_alert&linkId=91852989
28. van Staa T-P, Dyson L, McCann G, et al. The opportunities and challenges of pragmatic point-of-care randomised trials using routinely collected electronic records: evaluations of two exemplar trials. Southampton (UK): NIHR Journals Library. Health Technol Assess. 2014 Jul;18(43):1-146. DOI: 10.3310/hta18430
29. Uren SC, Kirkman MB, Dalton B, et al. Reducing clinical trial monitoring resource allocation and costs through remote access to electronic medical records. Journal of oncology practice. 2013;9(1):e13-6. DOI: 10.1200/JOP.2012.000666
30. Coronado GD, Vollmer WM, Petrik A, et al. Strategies and Opportunities to STOP Colon Cancer in Priority Populations: design of a cluster-randomized pragmatic trial. Contemp Clin Trials. 2014;38(2):344-9. DOI: 10.1016/j.cct.2014.06.006
31. 2019 Annual Report: A Pragmatic Approach to Benefit an Understudied Population [cited 2020 Jul 25]. Available from: https://dcri.org/2019-annual-report-a-pragmatic-approach-to-benefit-an-understudied-population/
32. Datta S. HEARTLINE: A 180,000 Patient-Strong, Pragmatic, Real World Randomized Trial Assesses the Prowess of Apple Technology in Afib Diagnosis and Improvement of Hard Outcomes. Cardiology now. 2019 March [cited 2020 Jul 25]. Available from: https://cardiologynownews.org/ heartline-a-180000-patient-strong-pragmatic-real-world-trial-assess-the-prowess-of-apple-technology-in-afib-diagnosis-and-improvement-of-hard-outcomes/
Об авторах
О. Р. ШевченкоРоссия
Шевченко Ольга Романовна - аспирант кафедры клинической фармакологии и доказательной медицины
Санкт-Петербург
А. С. Колбин
Россия
Колбин Алексей Сергеевич - д. м. н., профессор, заведующий кафедрой клинической фармакологии и доказательной медицины, ФГБОУ ВО ПСПбГМУ им И.П. Павлова Минздрава России; профессор кафедры фармакологии медицинского факультета СПбГУ
SPIN-код: 7966-0845
Санкт-Петербург
Рецензия
Для цитирования:
Шевченко О.Р., Колбин А.С. Прагматические клинические исследования. Качественная клиническая практика. 2020;(3):52-60. https://doi.org/10.37489/2588-0519-2020-3-52-60
For citation:
Shevchenko O.R., Kolbin A.S. Pragmatic clinical trials. Kachestvennaya Klinicheskaya Praktika = Good Clinical Practice. 2020;(3):52-60. (In Russ.) https://doi.org/10.37489/2588-0519-2020-3-52-60

















































